|
|
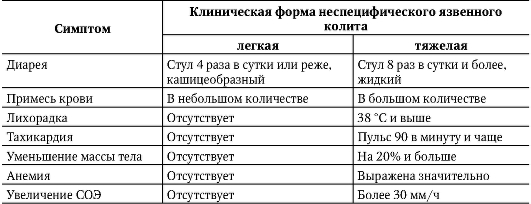
Дифференциальная диагностикаВ силу того что клиническая картина НЯК сходна с проявлениями других поражений кишечника, его приходится дифференцировать от ряда заболеваний. Таблица 3-2. Клинико-лабораторные критерии тяжести неспецифического язвенного колита
Прежде всего, НЯК дифференцируют от острой инфекционной диареи. НЯК протекает тяжелее, быстро возникают осложнения, введение антибиотиков не улучшает состояния, как при бактериальной дизентерии, а усугубляет его. При бактериальной дизентерии, в отличие от НЯК, ректороманоскопия не выявляет обширных язвенных полей, диффузной кровоточивости, псевдополипоза. Диарея, возбудителем которой служит Clostridium difficili (псевдомембранозный колит), обусловлена приемом антибиотиков, возникает остро, с лихорадкой, кровавой диареей. В диагностике псевдомембранозного колита (ПМК), ишемического колита вследствие нарушения мезентериального кровоснабжения, дивертикулита ведущая роль принадлежит эндоскопическому исследованию. НЯК следует дифференцировать также от БК (терминальный илеит), при которой отмечают боли в илеоцекальной области, понос, сменяющийся запором (без примеси крови), лихорадку, анемию. Поперечная и нисходящая ободочная кишка интактны, поэтому не наблюдаются понос и выраженные кровотечения. В ряде случаев в патологический процесс вовлекается сигмовидная, ободочная и прямая кишка, и тогда дифференцировать НЯК можно только по данным эндоскопического исследования, а также микроскопии биоптата слизистой оболочки. При хронических формах НЯК, когда ведущими симптомами служат кашицеобразный стул и выделение крови из прямой кишки, дифференциальную диагностику проводят с новообразованием прямой и толстой кишки. Окончательный диагноз ставят с учетом результатов эндоскопии. Формулировка развернутого клинического диагнозастроится по следующей схеме: • клиническая форма; • степень вовлечения отделов толстой кишки; • степень тяжести; • фаза заболевания; • осложнения. Лечение Объем лечебных мероприятий зависит от тяжести течения болезни, фазы (обострение или ремиссия) и наличия или отсутствия осложнений. Комплексное лечение предусматривает борьбу с воспалительным процессом, воздействие на моторику и микрофлору кишечника, коррекцию обменных нарушений, создание психического и физического покоя. Общие мероприятия включают диету, создание физического и психического покоя. Больные с НЯК легкого течения в госпитализации не нуждаются. Пища должна быть достаточно калорийной и включать 110-120 г белка в сутки, в период обострения больного переводят на диету № 4 (механически щадящая пища с исключением сырых и вареных овощей, фруктов, молока), при стихании обострения пища может быть непротертой. В период ремиссии некоторые больные не переносят определенные продукты, которые следует исключить из рациона, это касается молока, винограда, изюма, кваса, пива. Больные НЯК эмоционально лабильны, тревожны. Большая роль принадлежит доверительным взаимоотношениям врача и больного. При необходимости назначают седативные препараты или, главным образом, антидепрессанты. Больные с тяжелым течением болезни нуждаются в неотложной госпитализации и строгом постельном режиме. Назначают парентеральное питание (путем катетеризации подключичной вены вводят различные растворы - аминопептид*, альвезин, липофундин* или интралипид*, глюкозу* вместе с электролитами и витаминами комплекса В*). Из противовоспалительных препаратов (если нет показаний к хирургическому лечению) назначают глюкокортикоиды, особенно если одновременно имеются внекишечные проявления болезни. Преднизолон вначале вводят внутривенно (в дозе эквивалентной 40 мг преднизолона), при недостаточном эффекте добавляют цитостатики (азатиоприн внутрь по 2,5 мг/кг в сутки). Затем переходят на прием преднизолона внутрь (1 мг/кг массы тела); при достижении эффекта дозу постепенно снижают. При лихорадке, клинических симптомах септического состояния назначают антибактериальную терапию ципрофлоксацин внутривенно по 500 мг каждые 8 ч до стихания симптомов. При НЯК средней тяжести в периоде обострения больных необходимо госпитализировать. Назначают преднизолон 40-60 мг/сут (снижая дозу в зависимости от клинической картины на 5-10 мг в неделю) и месалазин внутрь по 4,0 г/сут, снижая дозу при достижении ремиссии приблизительно на 1 мг в неделю. Исчезновение симптомов, нормализация эндоскопической картины и лабораторных показателей свидетельствуют об эффективности лечения. Эффективность сульфасалазина и месалазина оценивают на 14-21-й день терапии, глюкокортикоидов - на 7-21-й день, азатиоприна - через 2-3 мес. В фазе ремиссии, для которой характерно отсутствие жалоб, лихорадки, анемии и других патологических показателей, обычно назначают на длительное время прием сульфасалазина по 2-3 г/сут без существенных ограничений в диете или месалазин 1,0-1,5 г/сут. Если рентгенологические, эндоскопические данные нормальны в течение длительного времени (не менее 2 лет), то можно на несколько месяцев полностью отменить прием сульфасалазина. В периоды обострения или же при сохранении ряда симптомов в периоде улучшения состояния при частом стуле используют антидиарейные препараты - реасек3 (ломотил3) по 20-30 мг в день, желательно сочетание его со спазмолитиками; следует применять также вяжущие средства (отвар коры дуба, плодов черники, черемухи). Лицам с длительностью НЯК более 10 лет следует проводить колоноскопию 1-2 раза в год (опасность малигнизации). Борьба с осложнениями включает в себя консервативное лечение острой токсической дилатации толстой кишки. Для этого необходимо ограничить прием пищи и полностью отменить холинолитики и опиаты. Требуется полноценная коррекция электролитного обмена, особенно калиевого, а также восполнение потери жидкости и белка. Проводят гемотрансфузии, как правило, прямое переливание крови. Назначают антибиотики широкого спектра действия. Осторожно проводят декомпрессию желудка с помощью зонда. Клизмы противопоказаны. Необходимо соблюдать осторожность с газоотводной трубкой (опасность перфорации сигмовидной и ободочной кишки). Применение сульфасалазина позволило ограничить прием глюкокортикоидов и проводить длительные курсы поддерживающей терапии. Считается, что действующим эффектом обладает 5-аминосалициловая кислота; клинические наблюдения позволяют считать, что и сам сульфасалазин, как комплексный препарат, обладает противовоспалительным эффектом. Сульфасалазин обладает как дозозависимыми побочными эффектами (тошнота, рвота, головная боль, алопеция), так и дозонезависимыми (агранулоцитоз, гемолитическая анемия, гепатит, панкреатит, фиброз легких). Применение при НЯК блокатора ФНО-а - инфликсимаба не получило однозначной оценки. При неэффективности консервативных мероприятий выполняют тотальную колэктомию с наложением илеостомы (одномоментно). В случае перфорации толстой кишки ушивание не производят. Показана гемиили тотальная колэктомия с наложением илеостомы. Показания к оперативному лечению: • обоснованное подозрение на перфорацию; • острая токсическая дилатация толстой кишки, не поддающаяся терапии в течение 24 ч; • профузное кишечное кровотечение; • неэффективность комплексной интенсивной терапии при острой тяжелой форме в течение 7-10 дней; • неэффективность комплексной терапии рецидивирующего НЯК; • развитие стриктур с явлениями частичной кишечной непроходимости; • малигнизация. У больных с илеостомой в дальнейшем необходимо стремиться к осуществлению реконструктивных и восстановительных операций (илеоректальный анастомоз, создание искусственной ампулы и т.д.). Прогноз Прогноз при НЯК зависит от клинической формы заболевания, распространенности процесса и тяжести его течения. При тяжелом течении НЯК прогноз неблагоприятный вследствие развития различных осложнений. Комплексная терапия может смягчить проявления болезни, однако полной и длительной ремиссии обычно не наступает. Профилактика Специфические профилактические меры неизвестны. Профилактика сводится к предупреждению обострений, что достигается упорным лечением. Больных ставят на диспансерный учет, чтобы своевременно выявить начинающееся обострение или осложнение.
БОЛЕЗНЬ КРОНА Болезнь Крона (БК) - хроническое рецидивирующее заболевание неясной этиологии, характеризующееся гранулематозным воспалением с сегментарным поражением разных отделов пищеварительного тракта. Патологический процесс при БК локализуется преимущественно в кишечнике, хотя могут поражаться все отделы ЖКТ, включая пищевод, желудок, ротовую полость. Выделяют БК с поражением подвздошной кишки (терминальный илеит) - 30-35%; илеоцекального отдела - около 40%; толстой кишки, включая аноректальную зону, - 20%; тонкой кишки - 10%. В 5% случаев болезнь может дебютировать с поражением пищевода, желудка, двенадцатиперстной кишки или перианальной области. Неспецифическое иммунное воспаление распространяется на всю толщу кишечной стенки, имеет регионарный характер: зоны воспалительной инфильтрации клеточными элементами (лимфоциты, плазматические клетки, в меньшей степени - нейтрофилы) чередуются с относительно неизмененными участками кишки. В слизистой оболочке, в зоне инфильтрации образуются глубокие язвы, развиваются абсцессы и свищи с последующим рубцеванием и сужением просвета кишки. Протяженность поражения пищеварительного тракта при БК весьма различна: от 3-5 см до 1 м и более. Распространенность БК в разных регионах мира колеблется в широких пределах - 20-150 случаев на 100 000 населения. Отмечено, что БК страдают чаще люди трудоспособного возраста (20-50 лет) обоего пола. У родственников первой линии пациентов с БК риск развития данного заболевания в 10 раз выше, чем в популяции. Этиология Причины развития болезни неизвестны. Предполагают этиологическую роль бактерий, вирусов, пищевых аллергенов, генетических факторов (семейный характер болезни отмечен в 5% случаев). Отмечено, что БК ассоциируется с антигеном гистосовместимости HLA-B27. Патогенез Точные представления о механизмах развития болезни отсутствуют. В настоящее время рабочей гипотезой служит предположение о нарушении иммунного ответа организма на кишечную микрофлору у генетически предрасположенных лиц. Предполагают, что органы иммуногенеза вырабатывают аутоантитела к клеткам слизистой оболочки кишечника, а также сенсибилизированные лимфоциты, обладающие повреждающим действием. Отмечено, что кишечной микрофлоре принадлежит важная роль, так как при БК выявляются значительные нарушения микробиоценоза кишечника. Характерно уменьшение количества бифидобактерий при одновременном увеличении числа энтеробактерий и появлении энтеробактерий с признаками патогенности. В развитии воспалительного процесса придают большое значение провоспалительным цитокинам, в особенности фактору некроза опухоли-а (ФНО-а), который синтезируется разными типами клеток (макрофагами, Т-лимфоцитами, клетками эндотелия). При воспалении ФНО-а ведет себя как активный провоспалительный агент. Биологические реакции, связанные с его гиперпродукцией, весьма обширны (в частности, индукция синтеза свободных кислородных радикалов, увеличение сосудистой проницаемости, торможение апоптоза воспалительных клеток, индукция синтеза ИЛ-1, ИЛ-2 и др.). Одни из самых мощных индукторов ФНО-а - бактериальные липополисахариды, которые при БК в избытке присутствуют в просвете толстой кишки, поэтому нарушение состава микрофлоры может быть причиной повышения уровня этого цитокина. Кроме того, ФНО-а участвует в формировании воспалительной гранулемы. Воспалительный процесс при БК начинается в подслизистом слое и распространяется на все слои кишечной стенки. В подслизистом слое на фоне диффузной инфильтрации лимфоцитами и плазматическими клетками отмечается гиперплазия лимфоидных фолликулов, которые могут изъязвляться. Язвы при БК имеют удлиненную щелевидную форму и глубоко проникают в подслизистый и мышечные слои, образуя свищи и абсцессы. Наличие свищей, стриктур и кишечного стаза способствует развитию дисбактериоза. Распространенное поражение тонкой кишки вызывает тяжелый синдром нарушения всасывания (мальабсорбция). Снижение всасывания железа, витамина B12 и фолиевой кислоты вызывает анемию, чему способствуют и повторные кровопотери. Возникновение воспалительного процесса и изъязвлений в кишечнике приводит также к интоксикации, профузным поносам, потере массы тела, нарушениям электролитного обмена. Клиническая картина Клинические проявления и характер течения заболевания определяются тяжестью морфологических изменений, анатомической локализацией и протяженностью патологического процесса, наличием осложнений и внекишечных поражений. К проявлению собственно кишечных поражений относят боль в животе, диарею, синдром недостаточного всасывания, поражения аноректальной области (свищи, трещины, абсцессы), ректальные кровотечения (редко). К внекишечным признакам относят лихорадку, анемию, снижение массы тела, артрит, узловатую эритему, афтозный стоматит, поражения глаз (ирит, увеит, эписклерит), вторичную аменорею у женщин. Однако, несмотря на значительную вариабельность клинических проявлений при БК, в 90% случаев доминируют боль в животе, диарея, снижение массы тела. На первом этапе диагностического поискаобращают на себя внимание боли в животе, которые бывают практически у всех больных, они носят чаще тупой или схваткообразный характер (при поражении толстой кишки). Максимальная выраженность болей отмечается при вовлечении в процесс тонкой кишки. Причины болей разнообразны: • вовлечение в патологический процесс брюшины; • повышение давления в просвете кишки в результате повышенного газообразования и увеличения объема кишечного содержимого вследствие нарушения всасывания; • наличие осложнений (частичная кишечная непроходимость, свищи, абсцессы). Больные также предъявляют жалобы на диарею, имеющую достаточно упорный характер. Частота стула достигает 4-6 раз в сутки, масса испражнений - более 200 г в сутки, кал разжиженный или водянистый. Диарея возникает после каждого приема пищи, но может быть и ночью. Объем стула зависит от локализации патологического процесса в кишечнике: при поражении высоких отделов тонкой кишки объем кала оказывается большим, нежели при дистальной локализации воспалительного процесса. Тенезмы отмечаются лишь при вовлечении в процесс аноректальной области. Ректальные кровотечения, обычно необильные, отмечаются у половины больных. В период обострения отмечается лихорадка, сочетающаяся с общей слабостью и уменьшением массы тела. Температура тела может повышаться до 39 °С. В ряде случаев повышение температуры «опережает» местные кишечные симптомы, такая ситуация может продолжаться в течение длительного времени, что создает большие диагностические трудности. Другое частое внекишечное проявление болезни - боли в крупных суставах (артралгии). Таким образом, при сборе анамнеза выявляют кишечные симптомы и системные (внекишечные) проявления. Эти признаки не позволяют еще сформулировать определенную диагностическую концепцию, однако направление диагностического поиска можно определить. Гораздо сложнее, когда в клинической картине доминируют «общие» признаки: лихорадка, уменьшение массы тела, артралгии, артрит. На втором этапе диагностического поискауточняют симптомы со стороны ЖКТ в виде болезненности при пальпации живота (преимущественно вокруг пупка), урчания, болезненного уплотнения терминального отдела подвздошной кишки, болезненности, урчания и «шума плеска» при пальпации слепой кишки. Отмечают уменьшение массы тела, особенно при длительном течении болезни. Снижение массы тела обусловлено, прежде всего, синдромом нарушенного всасывания. Синдром нарушенного всасыванияимеет сложный патогенез и обусловлен рядом факторов: • уменьшением всасывающей поверхности кишки из-за воспалительного процесса слизистой оболочки; • дефицитом кишечных ферментов (дисахаридазы, лактазы); • снижением активности панкреатических ферментов; • нарушением всасывания желчных кислот, что приводит к блокированию всасывания воды и электролитов. Кроме того, снижение массы тела связано с уменьшением приема пищи вследствие анорексии (особенно в период обострения болезни). В 25% случаев можно обнаружить перианальные поражения: отек кожи вокруг анального сфинктера, трещины и изъязвления сфинктера, свищи и периректальные абсцессы. При этом наружные анальные поражения превалируют над поражением слизистой оболочки прямой кишки, в отличие от НЯК, при котором эти соотношения обратные. При осмотре могут быть выявлены внекишечные проявления в виде артрита крупных суставов (дефигурация сустава), узловатой эритемы, поражения глаз. При тяжелом течении болезни и выраженном синдроме нарушенного всасывания отмечают симптомы гиповитаминоза и дефицита железа: сухость кожи, выпадение волос, ломкость ногтей, хейлит, глоссит, кровоточивость десен. На третьем этапе диагностического поисканеобходимо убедиться в характере и обширности поражения кишечника, а также оценить выраженность обменных расстройств и внекишечных поражений. Для постановки окончательного диагноза прежде всего необходимо выполнить эндоскопию (колоноскопию), позволяющую осмотреть слизистую оболочку всей толстой кишки и терминального отдела подвздошной. Выявляются отечность слизистой оболочки, исчезновение сосудистого рисунка, небольшие афтозные язвы с последующим образованием глубоких щелевидных трещин, изменяющих рельеф слизистой оболочки по типу «булыжной мостовой», возможно появление стриктур кишки. Биопсия слизистой оболочки кишки выявляет характерные морфологические изменения в виде гранулем туберкулоидного и саркоидного типов, содержащие многоядерные гигантские клетки Пирогова-Лангханса. Аналогичные изменения слизистой оболочки выявляются и при фиброгастродуоденоскопии (в случаях поражения верхних отделов ЖКТ). Рентгенологическое исследование кишечника (ирригоскопия, энтероскопия) в выраженных случаях болезни демонстрирует сегментарность поражения кишечника с наличием неизмененных участков кишки между пораженными сегментами. В области поражения отмечают волнистый или неровный контур кишки, продольные язвы, образующие рельеф «булыжной мостовой», псевдодивертикулы (представляющие собой глубокие язвы, проникающие в результате фиброзных изменений в кишечную стенку - «симптом шнура»). Лабораторное исследование крови позволяет определить степень и характер анемии (железодефицитная, В12-дефицитная). Для рецидива болезни характерны повышение СОЭ, иногда достигающее значительных величин (50-60 мм/ч). Биохимическое исследование крови отражает нарушения белкового, жирового и электролитного обмена (гипоальбуминемия, гиполипидемия, гипогликемия, гипокальциемия), обусловленные выраженностью синдрома нарушенного всасывания. Для выявления нарушения всасывания используют также тест с D-ксилозой и цианокобаламином (тест Шиллинга). Более детально на этих тестах авторы останавливались при описании ХЭ. Анализ кала предусматривает микроскопию, химическое и бактериологическое исследование. Недостаточность переваривания и всасывания в тонкой кишке проявляется большим количеством мышечных волокон, значительным количеством жирных кислот и мыл; определяется небольшое количество соединительной ткани, нейтрального жира и йодофильной флоры. Степень изменений копрограммы обусловлена тяжестью болезни и ее фазой (ремиссия-обострение). При вовлечении в патологический процесс других органов системы пищеварения (печень, желчные пути, поджелудочная железа) лабораторно-инструментальным исследованием можно обнаружить соответствующие изменения. Осложнения Большинство осложнений БК - хирургическая проблема: кишечная непроходимость, перфорация кишки с развитием абсцессов и перитонита, кишечные кровотечения, формирование энтеро-энтеральных, кишечно-кожных, кишечно-пузырных и ректовагинальных свищей. Диагностика Распознавание болезни в развитой форме при наличии болей и типичных кишечных симптомов, увеличенной СОЭ не представляет сложностей и основывается на сочетании эндоскопических, рентгенологических и морфологических данных, свидетельствующих о наличии очагового, асимметричного, трансмурального и гранулематозного воспаления. Однако достаточно часто возникают ситуации, когда в течение длительного периода доминируют общие симптомы: лихорадка, снижение массы тела, признаки гиповитаминоза, неспецифические лабораторные показатели при отсутствии местных кишечных признаков. Это существенно затрудняет своевременную диагностику, заставляя врача предполагать совершенно иное заболевание. Во всяком случае в круг диагностического поиска при БК включается большое количество заболеваний, имеющих сходные черты с БК. Прежде всего, это злокачественные образования, хронические инфекции, системные заболевания (диффузные заболевания соединительной ткани). Несмотря на совершенство методов исследования, диагноз БК ставят спустя 1-2 года после появления первых симптомов. Если доминируют «кишечные» симптомы, то диагностировать болезнь можно значительно раньше. При наличии «кишечных» симптомов дифференциальная диагностика проводится с кишечными инфекциями (дизентерия, сальмонеллез), НЯК, хроническим неязвенным колитом, ХЭ, раком толстой кишки. В любом случае при наличии «кишечных» симптомов у больного БК должна включаться в круг диагностического поиска. Формулировка развернутого клинического диагнозастроится по следующей схеме: • клиническая форма (с учетом преимущественного поражения тех или иных отделов желудочно-кишечного тракта); • степень тяжести поражения кишечника (с учетом данных эндоскопии); • фаза заболевания (ремиссия-обострение); • внекишечные поражения; • осложнения. Лечение При лечении БК следует учитывать локализацию процесса, активность и продолжительность заболевания, возраст и общее состояние больного. Диета, приближаясь к нормальной, не должна содержать плохо переносимые продукты. При поражении тонкой кишки с наличием стеатореи и непереносимости жиров рекомендуют диету с высоким содержанием белка и ограничением жира, лактулозы и грубоволокнистых продуктов. Этиологическая терапия БК невозможна, так как этиология и патогенез болезни неизвестны. Тем не менее к препаратам первого ряда относят сульфасалазин, глюкокортикоиды и метронидазол. При обострении легкой и средней тяжести в случае локализации процесса в подвздошной и толстой кишке показан прием месалазина 3-4 г/сут внутрь с постепенным снижением дозы при достижении ремиссии (приблизительно 1 г в неделю) или же назначают сульфасалазин внутрь 3-6 г/сут, а затем по 2-4 г/сут в течение 6-8 нед с постепенным переходом на поддерживающую дозу (половина лечебной), которая сохраняется не менее 1 года. Препарат принимают вместе с пищей, что предупреждает раздражение желудка. Возможно применение метронидазола внутрь по 10 мг/кг в сутки, однако длительно этот препарат назначать не следует из-за опасности развития периферической полиневропатии. При обострениях средней тяжести и тяжелых используют глюкокортикоиды внутрь - преднизолон по 40-60 мг/сут сроком до 4 нед с последующим снижением дозы (по 5 мг каждую неделю). Поддерживающая доза может составлять 5-10 мг в течение 6 мес и более. Более 50% пациентов, получавших глюкокортикоиды в фазе обострения, становятся гормонозависимыми или гормонорезистентными. Добавление к глюкокортикоидам азатиоприна (внутрь 2,5 мг/кг в сутки) или метотрексата парентерально (25 мг в неделю) эффективность лечения повышается. При диарее назначают антидиарейные препараты (лоперамид, реасек), ферментные препараты. Гипоальбуминемия корригируется введением плазмы, растворов альбумина и аминокислот, при электролитных нарушениях вводят растворы калия, кальция. По достижении ремиссии активную терапию в полной дозе медикаментов прекращают и переходят на поддерживающие дозы (сульфасалазин или месалазин (более 3 г/сут), возможно применение цитостатиков (азатиоприн или метотрексат) в сочетании с небольшими дозами глюкокортикоидов). Проводится заместительная терапия, включающая цианокобаламин, фолиевую кислоту, микроэлементы. Антидиарейные препараты (лоперамид, реасек) назначают при необходимости. Продолжительность ремиссии БК различна, в среднем она составляет 2 года. Прогноз Зависит от распространенности поражения, выраженности синдрома нарушенного всасывания и осложнений. Комплексная терапия может существенно смягчить проявления болезни, однако длительная ремиссия обычно не наступает. Хирургические вмешательства при патологии аноректальной области улучшают состояние больных. При адекватном лечении больные могут «сосуществовать» со своим заболеванием и вести полноценную жизнь. При развитии осложнений прогноз неблагоприятный. Профилактика Специфических методов профилактики не существует. Профилактика сводится к предупреждению обострений, что достигается упорным лечением. Больных ставят на диспансерный учет, чтобы своевременно выявить начинающееся обострение или осложнение.
|
|