|
|
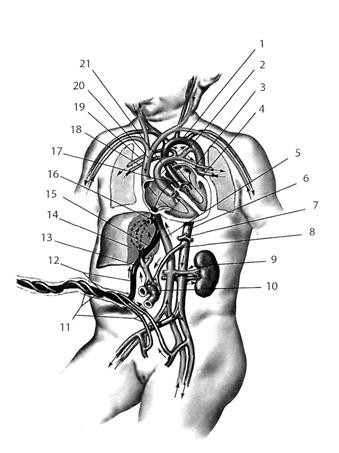
Pис. 2.23. Схема межсистемных венозных анастомозов (схема).1– v. brachiocephalica; 2 – v. cava superior; 3 – v. azygos; 4 – vv. oesophageales; 5 – v. gastrica sinistra; 6 – v. gastrica dextra; 7 – v. lienalis; 8 – v. mesenterica superior; 9 – v. mesenterica inferior; 10 – v. cava inferio r; 11 – v. rectalis superior; 12 – plexus venosus rectalis; 13 – vv. rectales media et inferior; 14 – v. femoralis; 15 – v. iliaca communis; 16 – v. epigastrica superficialis; 17 – v. epigastrica inferior; 18 – vv. paraumbilicales; 19 – v. porta hepatis; 20 – v. cava inferior; 21 – v. thoracoepigastrica; 22 – vv. epigastricae superiores; 23 – v. axillaris; 24 – v. subclavia.
Особенности кровообращения плода На ранней стадии беременности органом питания зародыша является желточный пузырь, а желточные сосуды образуют первоначальную систему кровообращения. Она функционирует до формирования плаценты. После образования плаценты формируется плацентарный круг кровообращения. Оксигенированная кровь к плоду поступает из плаценты по непарной пупочной вене, расположенной в составе пупочного канатика. В теле зародыша, пройдя в крае серповидной связки печени, пупочная вена у ворот печени делится на два сосуда: один вливается в воротную вену, другой срастается с веществом печени и под названием венозного (Аранциевого) протока, ductus venosus (Arantii), впадает в нижнюю полую вену. Таким образом, плацентарная кровь частично непосредственно, частично через печень поступает в нижнюю полую вену зародыша и смешивается с неоксигенированной кровью, оттекающей от нижней половины его тела. Эта смешанная кровь поступает в правое предсердие. Из правого предсердия очень небольшая часть крови проходит «обычным» путем: в правое предсердно-желудочковое отверстие и далее в правый желудочек. Главная же масса крови направляется, минуя малый круг кровообращения, в левое предсердие через овальное отверстие в межпредсердной перегородке. Такому движению крови способствует хорошо выраженная у зародыша складка эндокарда заслонка нижней полой вены, valvula v. cavae inferioris. Из левого предсердия смешанная кровь направляется в левый желудочек, оттуда в аорту, а от нее по сосудам к голове, шее, верхним конечностям. Оттекает венозная кровь от этих областей по верхней полой вене. Она идет обычным путем: правое предсердие, правый желудочек, легочный ствол, но из него кровь в легкие фактически не попадает, т. к. легочные артерии развиты слабо, малый круг кровообращения не функционирует. Кровь направляется в артериальный (Боталлов) проток, ductus arteriosus (Botalli), соединяющий легочный ствол с вогнутой частью дуги аорты после отхождения от нее артерий, питающих голову, шею и верхние конечности. После впадения Боталлова протока в аорте происходит повторное разбавление плацентарной крови деоксигенированной.
Рис. 2.24. Пренатальное кровообращение (схема). 1 – aorta; 2 – ductus arteriosus; 3 – a. pulmonalis sinistra; 4 – v. pulmonalis sinistra; 5 – v. cava inferior; 6 – aorta; 7 – truncus coeliacus; 8 – a. mesenterica superior; 9 – ren; 10 – intestinum; 11 – aa. umbilicales; 12 – v. umbilicalis; 13 – v. portae hepatis; 14 – hepar; 15 – ductus venosus; 16 – v. hepatica; 17 – foramen ovale; 18 – v. pulmonalis dextra; 19 – a. pulmonalis dextra; 20 – v. cava superior; 21 – truncus pulmonalis.
Таким образом, у зародыша все артерии и все камеры сердца содержат смешанную кровь (плацентарную, богатую кислородом и питательными веществами, и деоксигенированную кровь), а единственным органом, который получает оксигенированную кровь, является печень. Большее количество оксигенированной крови получают органы, которые кровоснабжаются сосудами, отходящими от аорты до впадения боталлового протока. В правом предсердии имеются два не смешивающихся между собой потока крови. Малый (легочный круг) кровообращения не функционирует. Отток крови от тела зародыша происходит по пупочным артериям, аа. umbilicales, входящим в состав пупочного канатика. Подводя итог изучению особенностей кровообращения плода нужно четко представлять себе отличия плацентарного кровообращения от постнатального: 1. лёгочный круг не участвует в процессе газообмена. 2. между левым и правым предсердием имеется овальное отверстие, for. ovale. 3. Легочной ствол и аорта сообщаются между собой артериальным протоком, ductus arteriosus Botalli. Пупочная вена, несущая артериальную кровь от матери к плоду, делится на две ветви, одна из которых впадает в воротную вену, а другая – венозный проток, ductus venosus Arantii – впадает в ствол нижней полой вены. После рождения при пересечении пупочных сосудов резко понижается давление крови в правом предсердии, наступает гипоксия дыхательного центра, ребенок совершает первый вдох, легкие расширяются, и к ним поступает кровь из правого желудочка по легочному стволу и легочным артериям. Начинает работать малый, легочный круг кровообращения. Как следствие этого наступает рефлекторное сужение артериального протока. Через 1,5–2 мес. после рождения проток в норме полностью зарастает и превращается в артериальную связку, ligamentum arteriosum. пупочная вена превращается в круглую связку печени, венозный проток – в венозную связку. Облитерация пупочных сосудов завершается к 7 дням после рождения, артериального протока – к 10 суткам, овальное окно зарастает к 3 месяцам. Сохранение связи в постнатальном периоде между большим и малым кругами кровообращения ведет к серьезным нарушениям работы сердечно-сосудистой системы. 4. Лимфатическая система, systema lymphoideum О лимфатической системе стали говорить еще со времен Гиппократа – «белые сосуды». Позже это понятие развил Авиценна, но только в 1563 г. анатомической препаровкой Бартоломео Евстахий сумел выделить грудной проток на трупе лошади. Анатомы этого периода считали, что лимфатические сосуды являются венами, доставляющими белую кровь в печень. Началось изучение лимфатической системы. В 1665 г. Ф. Рюйш на основании открытия клапанов в лимфатических сосудах сделал вывод о том, что лимфа может течь только в одном направлении. В 1745 г. Люберкюн открыл начало лимфатического русла – капилляры – в ворсинках кишечника. Анатомия лимфатической системы подробно разработана отечественными учеными. Наиболее крупная школа ученых-лимфологов была создана профессором Д.А. Ждановым, вышедшим из знаменитой школы Г.М. Иосифова. Всемирную известность получила Киевская школа лимфологов профессоров Ф.А. Стефаниса, М.С. Спирова. Развитие лимфатической системы Эволюционно развитие лимфатической системы тесно связано с развитием кровеносной системы. 1. Водные животные, рыбы – жаберное дыхание, двухкамерное сердце. Лимфатическое сердце в виде пульсирующего расширения лимфатического сосуда, прогоняющего лимфу в венозное русло. Лимфатическая ткань имеет диффузный характер. Подобных лимфатических сердец несколько. 2. Пресмыкающиеся – жабры заменяются легкими, число лимфатических сосудов увеличивается, а число лимфатических сердец уменьшается. 3. Птицы – дальнейший процесс исчезновения лимфатических сердец и увеличения лимфатических сосудов. 4. Человек, прямохождение – увеличивается число клапанов в лимфатической системе конечностей. Наблюдается наибольшее число лимфатических узлов – это говорит о возрастании значения барьерной функции лимфатической системы, ограничивающей распространение патологических процессов. Основные процессы в эволюции лимфатической системы сводятся к исчезновению лимфатических сердец, а так же к возникновению и увеличению лимфатических узлов. В отношении онтогенетического развития лимфатической системы большинство авторов признают теорию, согласно которой она развивается совершенно независимо от кровеносной и связь ее с венозной устанавливается вторично. Лимфатическая система закладывается в виде обособленных зачатков, лимфатических мешков, которые растут, разветвляются и образуют каналы – лимфокапиллярные сосуды. На втором месяце эмбрионального развития происходит закладка шести лимфатических мешков, из мезенхимы: 2 из которых расположены около яремных вен, 1 – забрюшинный, у основания брыжейки, еще 1 рядом с предыдущим, cisterna chyli и 2 около подвздошных вен. Из яремных мешков развивается лимфатическая система головы, шеи и верхних конечностей. Из забрюшинного мешка развиваются сосуды брюшной полости и забрюшинного пространства, а из подвздошных – сосуды нижней конечности и таза. Яремные мешки разрастаются по направлению к грудной полости и сливаются друг с другом в один ствол, который соединяется с разрастающейся cisterna chyli. Вследствие этого образуется грудной проток, соединяющий системы подвздошных, забрюшинного и яремных мешков в одно целое. В дальнейшем наблюдается ассиметрия лимфатической системы, что связано с расположением сердца и крупных вен. С левой стороны в области левого венозного угла создаются более благоприятные условия для тока лимфы и крови. В качестве варианта развития иногда сохраняется двойной грудной проток, что для низших позвоночных является правилом. Лимфа, лат. lympha – чистая вода, влага – жидкая ткань организма, содержащаяся в лимфатических сосудах и лимфатических узлах. Процесс образования лимфы включает переход жидкости и растворенных в ней веществ из крови и клеток тканей в тканевую жидкость с их последующим всасыванием в лимфатические сосуды. Лимфа – прозрачная жидкость, имеющая щелочную реакцию, рН = 7,35-9,0 и плотность 1,017-1,026. по химическому составу близка к плазме крови, но отличается от нее меньшим содержанием белка, ионов калия, кальция и др. Альбумин-глобулиновый коэффициент лимфы выше, чем у плазмы крови. Лимфа содержит также фибриноген и протромбин, благодаря чему она способна свертываться, хотя и медленнее, чем кровь. Выделяют так называемую периферическую лимфу, не прошедшую через лимфатические узлы, центральную, содержащуюся в грудном протоке, и промежуточную, транзиторную, прошедшую через 1-2 лимфатических узла. Их клеточный и химических составы неодинаковы. Центральная лимфа содержит больше белка и клеточных элементов. состав периферической лимфы меняется в зависимости от особенностей деятельности и обмена веществ органа, части тела, откуда она оттекает. Так, лимфа, оттекающая от кишечника, содержит значительное количество ферментов и гастроинтестинальных гормонов, жиров и жирорастворимых веществ, витаминов; лимфа, оттекающая от желез внутренней секреции, характеризуется более высоким содержанием гормонов, продуцируемых этими железами и т.д. состав и физико-химические свойства лимфы могут служить показателем патологических сдвигов в организме. Например, при повреждении кровеносных капилляров в лимфе резко возрастает число клеточных элементов. По уровню белков центральной лимфы можно судить о характере нарушений оттока из печени. Состав лимфы изменяется также при поступлении из межклеточного пространства в лимфатические сосуды различных гормонов, противоопухолевых и иммунодепрессивных препаратов, антибиотиков. Основные функции лимфы.Лимфа выполняет или участвует в реализации следущих функций: · поддержание постоянства состава, объема интерстициальной жидкости и микросреды клеток; · возврат белка из тканевой среды в кровь; · участие в перераспределении жидкости в организме; · обеспечение гуморальной связи между тканями и органами, лимфоидной системой и кровью; · всасывание и транспорт продуктов гидролиза пищи, особенно липидов из желудочно-кишечного тракта в кровь; · продукция, выработка и дифференцировка лимфоцитов; · обеспечение механизмов иммунитета путем транспорта антигенов и антител, переноса из лимфоидных органов плазматических клеток, лимфоцитов и макрофагов. Кроме того, лимфа участвует в регуляции обмена веществ, путем транспорта белков и ферментов, минеральных веществ и воды, метаболитов, а также в гуморальной интеграции организма и регуляции функций, поскольку лимфа транспортирует информационные макромолекулы, биологически активные вещества и гормоны. Лимфатическое русло играет важную роль в процессах метастазирования при онкологических поражениях органов, выполняя транспортную роль для раковых клеток. Общая характеристика лимфатической системы Лимфатическая система, systema lymphoidea, – система лимфатических капилляров, мелких и крупных сосудов и находящихся по их ходу лимфатических узлов, обеспечивающая вместе с венами дренаж органов, то есть всасывание из тканей воды, коллоидных растворов белков, эмульсий липидов, растворенных в воде кристаллоидов, удаление из тканей продуктов распада клеток, микробных тел и других частиц, а также лимфоцитопоэтическую и защитную функции. Рис.2.25. Лимфатические капилляры являются начальным звеном лимфатической системы. Они образуют обширную сеть во всех органах и тканях, кроме головного и спинного мозга, хрящей, плаценты, эпителиального слоя слизистых оболочек, эпидермиса кожи, глазного яблока, внутреннего уха, костного мозга и паренхимы селезенки. Диаметр лимфатических капилляров варьирует от 10 до 200 мкм. Соединяясь друг с другом, лимфатические капилляры формируют замкнутые однослойные сети в фасциях, брюшине, плевре, оболочках органов. В объемных и паренхиматозных органах, легких, почках, крупных железах, мышцах внутриорганная лимфатическая сеть имеет объемное, трехмерное строение. В слизистой оболочке тонкой кишки от сети в ворсинке отходят широкие, длинные лимфатические капилляры и лимфатические синусы. Стенки лимфатических капилляров образованы одним слоем эндотелиальных клеток, базальная мембрана отсутствует. Около коллагеновых волокон лимфатические капилляры фиксированы стропными, якорными филаментами – пучками тончайших соединительнотканных волокон. При натяжении коллагеновых волокон, например в результате отека, лимфатические капилляры с помощью прикрепляющихся к ним стропных филаментов растягиваются, их просвет увеличивается. Лимфатические сосуды, vasa lymphatica, образуются при слиянии лимфатических капилляров. Стенки лимфатических сосудов тоньше кровеносных и состоят из трех оболочек: внутренней, tunica intima - эндотелиальной; средней, tunica media, образованной преимущественно круговыми гладкими мышечными волокнами с примесью эластических волокон; наружной, адвентиццалъной, tunica externa, s. adventitia, в состав которой входят соединительнотканные пучки, эластические и продольно идущие мышечные волокна. Лимфатические сосуды снабжены большим числом парных полулунных клапанов, допускающих ток лимфы только в центральном направлении, имеют сосуды сосудов, vasa vasorum, и нервы. Лимфатические сосуды собирают лимфу из лимфатических капилляров той или иной области и несут ее в сторону крупных лимфатических протоков. Различают поверхностные лимфатические сосуды, vasa lymphatica superficialia, которые находятся в подкожной клетчатке, и глубокие лимфатические сосуды, vasa lymphatica profunda, расположенные в основном по ходу крупных артериальных стволов. Лимфатические сосуды, соединяясь между собой, образуют сплетения в подкожной клетчатке, в органах и по ходу кровеносных сосудов. Поверхностные и глубокие лимфатические сосуды и их сплетения анастомозируют между собой. Лимфатические узлы, лимфоузлы, nodi lymphatici, располагаются по пути поверхностных и глубоких лимфатических сосудов и через них принимают лимфу от тех тканей, органов или участков тела, в которых сосуды берут начало. Поэтому они называются областными, или регионарными, лимфатическими узлами. Подразделяют лимфоузлы исходя из топографии лимфоузлов на следующие: 1)узлы конечностей (подмышечные, паховые и др.); 2)мезентериальные (тех отделов кишечника, которые обладают наибольшим резорбирующим действием); 3) узлы шеи, грудной и брюшной полостей, за исключением кишечника. Классификация лимфатических узлов осуществляется по областям тела и по соотношению коркового и мозгового веществ, влияющему на их форму. Лимфатические узлы также подразделяются на висцеральные, соматические, париетальные и смешанные в зависимости от области лимфосброса. В висцеральные узлы собирается лимфа от внутренних органов, о чем свидетельствует их название: трахеобронхиальные, мезентериальные и др. В соматические узлы, к которым относятся, например, подколенные и локтевые лимфатические узлы, поступает лимфа от опорно-двигательного аппарата. От стенок полостей лимфа направляется в париетальные лимфатические узлы. Смешанными называются узлы, в которые собирается лимфа от внутренних органов и от элементов сомы (глубокие шейные лимфатические узлы). Лимфоузлы дифференцируют в зависимости от формы, а она в свою очередь, зависит от положения этих органов относительно кровеносных сосудов, наличия рыхлой соединительной ткани, в которой лежат узлы. Форма и размеры узлов крайне вариабельны. Они могут иметь у человека величину горошины (боба), ровную поверхность — это так называемые простые узлы, или быть в форме луковицы с изрытой поверхностью — сложные узлы. В настоящее время обычно описывают следующие формы лимфоузлов: овальную, лентовидную, округлую, бобовидную и сегментарную. При овальной форме продольный размер узла в 1,5-2 раза больше его поперечника и толщины. Узел, имеющий небольшую подковообразную изогнутость, относится к узлам бобовидной формы. Лентовидные узлы отличаются значительным преобладанием своего продольного размера над поперечным и имеют небольшую толщину. Отмечено, что в теле человека могут встречаться лимфатические узлы округлой формы, уплощенные (дисковидные узлы), у которых толщина в 2-4 раза меньше длинника и поперечника. Сегментарные лимфатические узлы наиболее сложные: они имеют вид как бы сросшихся нескольких узлов, а на гистологических срезах напоминают орган с дольчатым строением.Узлы больших размеров обычно имеют овальную, сегментарную или лентовидную форму, узлы средних размеров — округлую бобовидную, а узлы малых размеров — округлую или овальную форму. В лимфатическом узле различают лимфатические сосуды, вступающие в узел, и лимфатические сосуды, выходящие из него. Первые носят название приносящих сосудов, vasa afferentia, они приносят лимфу к узлу. Вторые носят название выносящих сосудов, vasa efferentia, они отводят лимфу от узла. Таким образом, лимфатические сосуды в лимфатических узлах прерываются, что является одной из характерных особенностей лимфатической системы. Лимфатические узлы могут иметь разнообразную форму, округлые, продолговатые и др. и различную величину. Каждый узел имеет капсулу, capsula, которая представляет собой плотную соединительнотканную оболочку с примесью гладких мышечных волокон; это обеспечивает узлу возможность сокращаться и активно продвигать лимфатическую жидкость. От капсулы в толщу узла отходят отростки – перекладины, trabeculae, которые, соединяясь между собой, образуют остов узла. То место узла, где из него выходит выносящий лимфатический сосуд и проникают сосуды и нервы, носит название ворот, hilus. Основную массу узла образует лимфоидная ткань, которая заполняет промежутки между трабекулами. Она образует корковое вещество, cortex, красновато-желтого цвета, и мозговое вещество, medulla, красноватого цвета. Между капсулой, трабекулами и лимфоидной тканью находятся свободные пространства, имеющие расширения, или синусы, выстланные эндотелием. Лимфа, поступающая в узел по приносящим сосудам, омывает лимфоидную ткань узла, освобождается здесь от инородных частиц (бактерии, клетки опухоли и др.) и обогатившись лимфоцитами, оттекает от узла по выносящим сосудам. Лимфатические сосуды, несущие лимфу от регионарных лимфатических узлов, собираются в крупные лимфатические стволы, которые в конечном счете образуют два крупных лимфатических протока: грудной проток, ductus thoracicus, и правый лимфатический проток, ductus lymphaticus dexter.
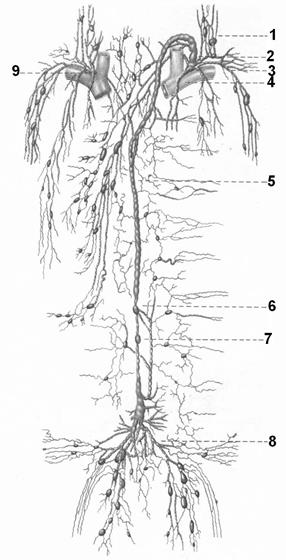
рис. 2.25. схема лимфатической системы. 1 – яремные лимфатические стволы; 2 – устье грудного протока; 3 – подключичный лимфатический ствол; 4 – венозный угол, образованный подключичной и внутренней яремной венами; 5 – грудной проток; 6 – начало грудного протока; 7 – поясничные лимфатические стволы; 8 – подвздошные лимфатические сосуды; 9 – правый лимфатический проток. Таким образом лимфа от каждой части тела, пройдя через лимфатические узлы, собирается в лимфатические сосуды, формирующие лимфатические стволы, которые сливаются в лимфатические протоки, грудной и правый или самостоятельно впадают в сосуды венозных углов.
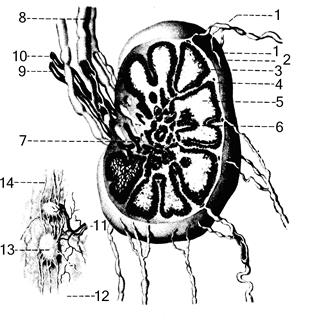
Рис. 2.26. Схема строения лимфатического узла. 1 – прносящие лимфатические сосуды; 2 – капсула; 3 – перекладины; 4 – краевой синус лифатического узла; 5 – корковое вещество; 6 – мозговое вещество; 7 – ворота лимфатического узла; 8 – выносящие лимфатические сосуды; 9 – вена; 10 – артерия; 11 – кровеносные сосуды лимфатических узлов; 12 – приносящие сосуды; 13 – лимфатические узлы; 14 – выносящие сосуды. Возрастные особенности. В течение первых 3 лет после рождения у ребенка происходит окончательное формирование лимфатических узлов. На протяжении 1-го года жизни появляются центры размножения в лимфатических узелках, увеличивается число В-лимфоцитов и плазматических клеток. В возрасте от 4 до 6 лет продолжается новообразование узелков, мозговых тяжей, трабекул. Дифференцировка структур лимфатического узла в основном заканчивается к 12 годам. С периода полового созревания начинается возрастная инволюция, которая выражается в утолщении соединительнотканных перегородок, увеличении количества жировых клеток, уменьшении коркового и увеличении мозгового вещества, уменьшении числа лимфоидных узелков с центрами размножения. В старческом возрасте центры размножения исчезают, капсула узлов утолщается, количество трабекул возрастает. Фагоцитарная активность макрофагов постепенно ослабевает. Некоторые узлы могут подвергаться атрофии и замещаться жировой тканью. Грудной лимфатический проток, ductus thoracicus Грудной проток, ductus thoracicus, собирает лимфу от 2/3 тела человека: обеих нижних конечностей, органов и стенок тазовой и брюшной полостей, левого легкого, левой половины сердца, стенок левой половины грудной клетки, от левой верхней конечности и левой половины шеи и головы. Грудной проток образуется в брюшной полости на уровне II поясничного позвонка из слияния трех лимфатических сосудов: левого поясничного ствола и правого поясничного ствола, truncus lumbalis sinister et truncus lumbalis dexter, и одного непарного непостоянного кишечного ствола, truncus intestinalis. Левый и правый поясничные стволы собирают лимфу от нижних конечностей, стенок и органов полости таза, брюшной стенки, поясничного и крестцового отделов спинномозгового канала и оболочек спинного мозга. Кишечный ствол собирает лимфу от всех органов брюшной полости. Оба поясничных и кишечный стволы при соединении образуют иногда расширенный отдел грудного протока, называемый цистерной грудного протока, cysterna ducti ihoracici, которая нередко может отсутствовать, и тогда указанные три ствола впадают непосредственно в грудной проток. Уровень образования, форма и размеры cysterna ducti thoracici, а также форма соединения указанных трех протоков индивидуально изменчивы. cysterna ducti thoracici располагается на передней поверхности тел позвонков от II поясничного до XI грудного, между ножками диафрагмы. Нижняя часть цистерны лежит позади аорты, верхняя – вдоль ее правого края. Кверху cysterna ducti thoracici постепенно суживается и продолжается непосредственно в грудной проток, ductus thoracicus. Грудной проток вместе с аортой проходит через hiatus aorticus diaphragmatis в грудную полость. В грудной полости грудной проток ложится в заднем средостении вдоль правого края аорты, между ней и v. azygos, на передней поверхности тел позвонков. Здесь грудной проток пересекает переднюю поверхность правых межреберных артерий, будучи прикрыт спереди париетальной плеврой. Направляясь кверху, грудной проток отклоняется влево, ложится позади пищевода и уже на уровне II грудного позвонка находится слева от него и следует, таким образом, до уровня VII шейного позвонка. Затем грудной проток заворачивает вперед, огибает левый купол плевры, проходит между левой общей сонной артерией и левой подключичной артерией и впадает в левый венозный угол – место слияния v. jugularis interna sinistra и v. subclavia sinistra. В грудной полости на уровне VII-VIII позвонка ductus thoracicus может расщепляться на два или несколько стволов, которые затем снова соединяются. Может расщепляться также концевой отдел, когда грудной проток впадает в венозный угол несколькими ветвями. Ductus thoracicus в грудной полости принимает в свой состав небольшие межреберные лимфатические сосуды, а также крупный бронхосредостенный ствол, truncus bronchomediastinalis, от органов, расположенных в левой половине грудной клетки, левого легкого, левой половины сердца, пищевода и трахеи и от щитовидной железы. В надключичной области, у места впадения в левый венозный угол, ductus thoracicus принимает в свой состав еще два крупных лимфатических сосуда: 1. левый подключичный ствол, truncus subclavius sinister, собирающий лимфу от левой верхней конечности; 2. левый яремный ствол, truncus jugularis sinister, – от левой половины головы и шеи. Грудной проток имеет длину 35-45 см. Диаметр его просвета не везде одинаков: кроме начального расширения cisterna ducti thoracici, он имеет несколько меньшее расширение в концевом отделе, вблизи впадения в венозный угол. По ходу протока залегает большое количество лимфатических узлов. Движение лимфы по протоку осуществляется в результате присасывающего действия отрицательного давления в полости грудной клетки и в крупных венозных сосудах, а также в силу прессорного действия ножек диафрагмы и наличия клапанов. Последние располагаются на всем протяжении грудного протока. Особенно много клапанов в его верхнем отделе. Клапаны расположены в области впадения протока в левый венозный угол и препятствуют обратному току лимфы и попаданию крови из вен в грудной поток. Брюшная часть грудного протока, pars abdominalis ducti thoracici, собирает лимфу по трем лимфатическим стволам: кишечному, truncus intestinalis, и двум, правому и левому, поясничным, trunci lutnbales, dexter et sinister. Поясничные лимфатические стволы являются в основном выносящими сосудами поясничных лимфатических узлов, nodi lymphatici lumbales, которые числом 20-30 залегают в поясничном отделе по бокам и впереди аорты и нижней полой вены. Они, в свою очередь, принимают лимфатические сосуды от наружных подвздошных лимфатических узлов, nodi lymphatici iliaci externi, собирающих лимфу из нижней конечности и брюшной стенки, а также от внутренних подвздошных и крестцовых лимфатических узлов, nodi lymphatici iliaci interni et sacrales, несущих лимфу от органов малого таза.
Правый лимфатический проток, ductus lymphaticus dexter Правый лимфатический проток, ductus lymphaticus dexter, представляет собой короткий, длиной 1-1,5 см и диаметром до 2 мм, лимфатический сосуд, который залегает в правой надключичной ямке и впадает в правый венозный угол – место слияния v. jugularis intema dextraи v. subclavia dextra. Правый лимфатический проток собирает лимфу от правой верхней конечности, правой половины головы и шеи и правой половины грудной клетки. Его образуют следующие лимфатические стволы: 1. Правый подключичный ствол, truncus subclavius dexter, который несет лимфу от правой верхней конечности. 2. Правый яремный ствол, truncus jugularis dexter, – от правой половины головы и шеи. 3. Правый бронхосредостенный ствол, truncus bronchomediastinalis dexter, – собирает лимфу от правой половины сердца, правого легкого, правой половины пищевода и нижней части трахеи, а также от стенок правой половины грудной полости. Правый лимфатический проток в области устья имеет клапаны. Лимфатические стволы, образующие правый лимфатический проток, могут соединяться между собой до образования указанного правого лимфатического протока, ductus lymphaticus dexter, или могут открываться в вены самостоятельно. Частная лимфология
Лимфатические сосуды и узлы головы и шеи Лимфатические сосуды головы и шеи собираются в правый и левый яремные лимфатические стволы, trunci jugulares dexter et sinister. truncus jugularis dexter впадает в ductus lymphaticus dexter, truncus jugularis sinister – в ductus thoracicus. В области головы и шеи различают следующие основные группы лимфатических узлов: 1. Затылочные лимфатические узлы, nodi lymphatici occipitales, залегают в подкожной клетчатке на уровне верхней выйной линии. 2. Сосцевидные лимфатические узлы, nodi lymphatici mastoidei, позади ушной раковины. 3. Поднижнечелюстные лимфатические узлы, nodi lymphatici submandibulares в trigonum submandibulare, часть их залегает в толще поднижнечелюстной слюнной железы. 4. Подподбородочные лимфатические узлы, nodi lymphatici submentales, выше тела подъязычной кости, на передней поверхности mm. mylohyoidei. 5. Нижнечелюстные лимфатические узлы, nodi lymphatici mandibulares. 6. Лимфатические узлы околоушной железы, nodi lymphatici parotidei, – в окружности и толще околоушной железы; различают поверхностные и глубокие, nodi lymphatici parotidei superficiales et profundi. 7. Щечные лимфатические узлы, nodi lymphatici buccales. 8. Язычные лимфатические узлы, nodi lymphatici linguales, по бокам корня языка. 9. Передние шейные лимфатические узлы, nodi lymphatici cervicales anteriores представлены группами поверхностных nodi lymphatici cervicales anteriores superficiales, по ходу наружной яремной вены и позади m. sternocleidomastoideus иглубокихлимфатических узлов nodi lymphatici cervicales anteriores profundi, предгортанные, пре- и паратрахеальные, щитовидные. 10. Латеральные шейные лимфатические узлы делятся на nodi lymphatici cervicales laterals superficiales et nodi lymphatici cervicales laterals profundi. Группу латеральных глубоких узлов составляют надключичные и заглоточные лимфатические узлы, nodi lymphatici retropharyngei, а также передние и латеральные яремные узлы, располагающиеся около внутренней яремной вены.
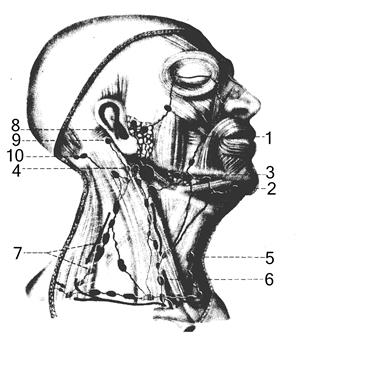
рис. 2.27. лимфатические сосуды и узлы головы и шеи. 1 – nodi lymphatici buccales; 2 – nodi submentales; 3 – nodi lymphatici submandibulares; 4 – nodi lymphatici cervicales profundi superiors; 5 – nodi lymphatici cervicales superficiales anteriores; 6 – nodi lymphatici cervicales profundi inferiors; 7 – nodi lymphatici cervicales profundi lateralеs; 8 – nodi lymphatici parotidei superficiales; 9 – nodi lymphatici retroauriculares; 10 – nodi lymphatici occipitales.
Лимфатические сосуды от верхнего и нижнего века, конъюнктивы и глазницы направляются в соответствующие регионарные узлы, см. выше. Глазное яблоко лимфатических сосудов не имеет, но содержит лимфатические пространства. К ним относятся spatia zonularia, так называется лимфатическое пространство между расходящимися волокнами связки, подвешивающей хрусталик, передняя и задняя камеры глаза и щели между оболочками. Отток жидкости из передней и задней камеры и spatia zonularia осуществляется через spatia anguli iridocornealis, так называются микроскопической величины лимфатические щели между пучками гребенчатой связки радужно-роговичного угла глазного яблока в венозную пазуху склеры, sinus venosus sclerae, а оттуда – в венозную систему. Лимфатические сосуды затылочной области несут лимфу к затылочным узлам. От ушной раковины и задних отделов теменной и затылочной областей лимфатические сосуды головы направляются к сосцевидным узлам. Лимфа от области лба, передних отделов теменной и височной областей, барабанной перепонки, наружного слухового прохода, части ушной раковины и части век поступает в околоушные лимфатические узлы. Из этих узлов выносящие сосуды передают лимфу лимфатическим узлам шеи. В поднижнечелюстных узлах собирается лимфа от костей и мягких тканей лица. В подбородочные узлы осуществляется лимфоотток от нижней губы и подбородка. Глубокие узлы шеи принимают лимфу от полости носа, рта, части глотки и среднего уха, которая предварительно проходит через затылочные узлы. Лимфатические сосуды языка заканчиваются в язычных лимфатических узлах, nodi lymphatici linguales. Из языковых узлов лимфа поступает в поднижнечелюстные и подбородочные узлы, а оттуда – в заглоточные и глубокие шейные узлы. От глубоких шейных узлов начинаются лимфатические сосуды, проходящие с каждой стороны и сопровождающие внутреннюю яремную вену. Эти сосуды образуют правый и левый яремные стволы, trunci jugulares dexter et sinister. Левый впадает в грудной проток, а правый – в правый лимфатический проток.
Лимфатические узлы и сосуды верхней конечности Поверхностные лимфатические сосуды верхней конечности залегают в поверхностных слоях подкожной клетчатки. Они начинаются из лимфатических сетей тыльной и ладонной поверхностей кисти, образуя две группы крупных лимфатических сосудов: внутреннюю по ходу v. basilica и наружную по ходу v. cephalica. Крупные стволы поверхностных сосудов, числом 8-10, по ходу принимают мелкие лимфатические сосуды смежных областей. Внутренняя группа поверхностных лимфатических сосудов верхней конечности, следуя по ходу v. basilica, достигает локтевой ямки. Здесь один – два сосуда вступают в локтевые лимфатические узлы, nodi lymphatici cubitales, выносящие сосуды которых идут вместе с веной под плечевую фасцию к глубоким лимфатическим сосудам плеча. Остальные лимфатические сосуды этой группы следуют в подкожной клетчатке по внутренней поверхности плеча и достигают nodi lymphatici axillares. Наружная группа поверхностных лимфатических сосудов верхней конечности направляется вместе с v. cephalica и, достигнув верхней трети плеча, проникает с ней в глубину, в подмышечную ямку, где также достигает nodi lymphatici axillares. Глубокие лимфатические сосуды верхней конечности собирают лимфу от мышц, костей и суставов. Лимфатические сосуды пальцев идут по их боковой поверхности по ходу артерий. На кисти эти сосуды, анастомозируя между собой, образуют ладонное лимфатическое сплетение, которое соответствует артериальной дуге. Отводящие лимфатические сосуды этого сплетения идут на предплечье, располагаясь по ходу a. radialis и a. ulnaris. Лимфатический сосуд, идущий по ходу v. ulnaris, прерывается в верхней трети предплечья в лимфатических узлах предплечья, куда вливается также лимфатический сосуд, собирающий лимфу от тыла предплечья и сопровождающий заднюю межкостную артерию. Лимфатический сосуд, сопровождающий лучевую и локтевую артерии, достигнув локтевой ямки, вступает в nodi lymphatici cubitales. Выносящие сосуды этих узлов образуют одиночный лимфатический сосуд, который направляется на плечо по ходу а. brachialis. На границе нижней и средней трети плеча указанный сосуд вступает в лимфатический узел плеча, из которого выходят два выносящих сосуда. Поднимаясь кверху по наружной и внутренней поверхностям плечевой артерии, они достигают подмышечной ямки, где вступают в наружную группу подмышечных лимфатических узлов.
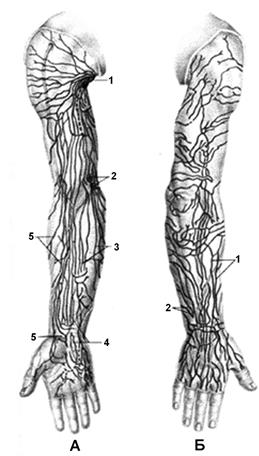
Рис. 2.28. поверхностные лимфатические сосуды и узлы А – вид спереди: 1 – подмышечный лимфатический узел; 2 – поверхностные локтевые лимфатические узлы; 3 – медиальные лимфатические сосуды; 4 – срединные лимфатические сосуды; 5 – латеральные лимфатические сосуды. Б – вид сзади: 1 – латеральные лимфатические сосуды; 2 – медиальные лимфатические сосуды.
В области верхней конечности различают следующие лимфатические узлы. |
|