|
|
Оценка на специализированном этапеОценка на специализированном этапе включает все параметры догоспитального этапа, но при этом их дополняют данными инстру- ментальных методов диагностики. Чаще используют метод мониторирования, включающий: • ЭКГ; • исследование газов крови (О2, СО2); • электроэнцефалографию; • постоянное измерение АД, контроль ЦВД; • специальные методы диагностики (выяснение причины развития терминального состояния). Шок Это тяжёлое состояние больного, наиболее близкое к терминальному, в переводе shock - удар. В быту мы часто используем этот термин, подразумевая прежде всего нервное, душевное потрясение. В медицине шок - действительно «удар по организму больного», при- водящий не только к каким-то конкретным нарушениям в функциях отдельных органов, а сопровождающийся общими расстройствами вне зависимости от точки приложения повреждающего фактора. Пожалуй, нет в медицине ни одного синдрома, с которым бы так давно было знакомо человечество. Клиническую картину шока описал ещё Амбруаз Паре. Термин «шок» при описании симптомов тяжёлой трав- мы ввёл ещё в начале XVI века французский врач-консультант армии Людовика XV Ле Дран, он же предложил простейшие методы лечения шока: согревание, покой, алкоголь и опий. Шок нужно отличать от обморока и коллапса. Обморок- внезапная кратковременная потеря сознания, связанная с недостаточным кровоснабжением головного мозга. Снижение мозгового кровотока при обмороке связано с кратковременным спазмом церебральных сосудов в ответ на психо-эмоциональный раздражитель (испуг, боль, вид крови), духоту и др. К обморокам склонны женщины с артериальной гипотензией, анемией, неуравновешенной нервной системой. Длительность обморока обычно от нескольких секунд до нескольких минут без каких-либо последствий в виде расстройства сердечно-сосудистой, дыхательной и других систем. Коллапс- быстрое падение АД в связи с внезапной сердечной слабостью или уменьшением тонуса сосудистой стенки. В отличие от шока, при коллапсе первична реакция на различные факторы (кровотечение, интоксикация и др.) со стороны сердечнососудистой системы, изменения в которой схожи с таковыми при шоке, но без выраженных изменений со стороны других органов. Ликвидация причины коллапса приводит к быстрому восстановлению всех функций организма. При шоке, в отличие от обморока и коллапса, происходит прогрессирующее снижение всех жизненных функций организма. Существует множество определений шока, как общих и простых, так и очень сложных, отражающих патогенетические механизмы процесса. Оптимальным авторы считают следующее. Шок- остро возникшее тяжёлое состояние организма с прогрессирующей недостаточностью всех его систем, обусловленное критическим снижением кровотока в тканях. Классификация, патогенез По причине возникновения шок может быть травматическим (механическая травма, ожог, охлаждение, электрошок, лучевая травма), геморрагическим, операционным, кардиогенным, септическим, ана- филактическим. Наиболее целесообразно деление шока на виды с учётом патогенеза происходящих в организме изменений (рис. 8-1). С этой точки зрения выделяют гиповолемический, кардиогенный, септический и анафилактический шок. При каждом из этих видов шока происходят специфические изменения.
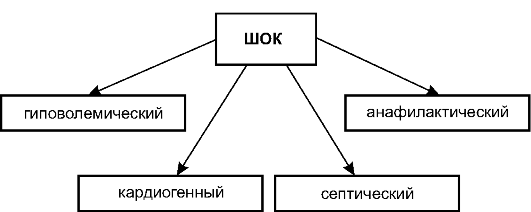
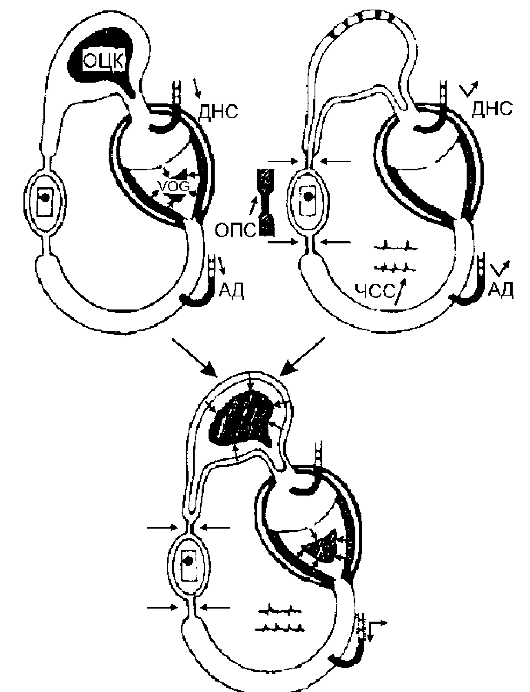
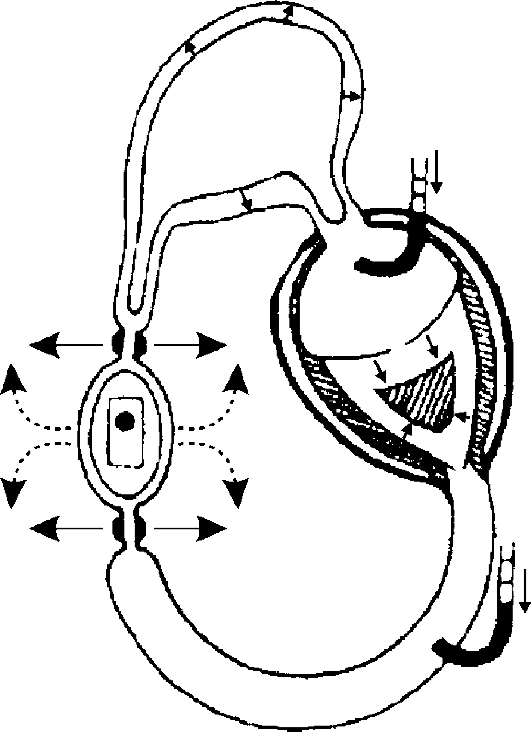
Рис. 8-1.Основные виды шока Гиповолемический шок Циркуляторная система организма состоит из трёх основных частей: сердце, сосуды, кровь. Изменения параметров деятельности сердца, тонуса сосудов и ОЦК определяют развитие симптомов, характерных для шока. Гиповолемический шок возникает в результате острой потери крови, плазмы и других жидкостей организма. Гиповолемия (снижение ОЦК) приводит к уменьшению венозного возврата и снижению давления наполнения сердца, что представлено на рис. 8-2. Это, в свою очередь, ведёт к уменьшению ударного объёма сердца и падению АД. Вследствие стимуляции симпато-адреналовой системы возрастает ЧСС, возникают вазоконстрикция (рост общего периферического сопротивления) и централизация кровообращения. При этом существенное значение в централизации кровотока (наилучшее снабжение кровью мозга, сердца, и лёгких) имеют α-адренорецепторы сосудов, иннервируемых п. splanchnicus, а также сосудов почек, мышц и кожи. Такая реакция организма вполне оправдана, но если гиповолемию не корригируют, то вследствие недостаточной тканевой перфузии возникает картина шока. Таким образом, для гиповолемического шока характерно снижение ОЦК, давления наполнения сердца и сердечного выброса, АД и возрастание периферического сопротивления. Кардиогенный шок Наиболее частая причина кардиогенного шока - инфаркт миокарда, реже миокардит и токсическое поражение миокарда. При на- рушении насосной функции сердца, аритмии и других острых причинах падения эффективности сердечных сокращений происходит уменьшение ударного объёма сердца, вследствие чего снижается АД, возрастает давление наполнения сердца (рис. 8-3). В результате про-
Рис. 8-2.Патогенез гиповолемического шока
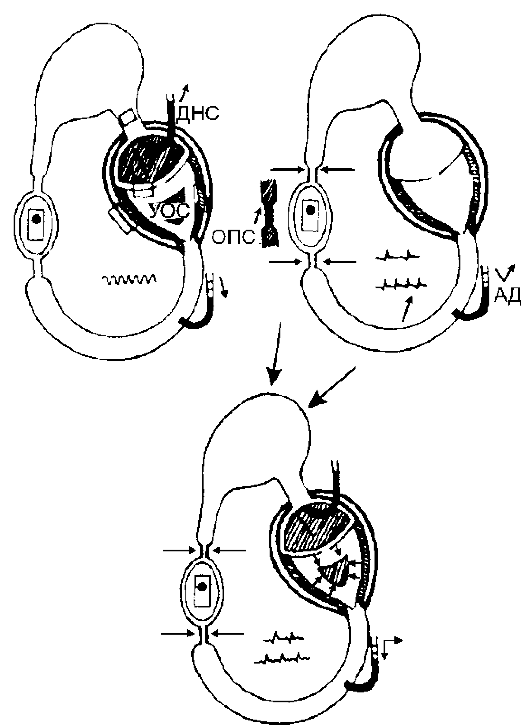
Рис. 8-3.Патогенез кардиогенного шока исходит стимуляция симпато-адреналовой системы, возрастают ЧСС и общее периферическое сопротивление. Изменения сходны с таковыми при гиповолемическом шоке. Это гиподинамические формы шока. Их патогенетическое различие лишь в значении давления наполнения сердца: при гиповолемическом шоке оно снижено, а при кардиогенном шоке повышено. Септический шок При септическом шоке вначале возникают расстройства периферического кровообращения. Под влиянием бактериальных токсинов открываются короткие артерио-венозные шунты, через которые кровь устремляется, обходя капиллярную сеть, из артериального русла в венозное (рис. 8-4). При уменьшении поступления крови в капиллярное русло кровоток на периферии высок и общее периферическое сопротивление снижено. Соответственно, происходит снижение АД, компенсаторное увеличение ударного объёма сердца и ЧСС. Это так называемая гипердинамическая реакция циркуляции при септическом шоке. Снижение АД и общего периферического сопротивления происходит при нормальном или увеличенном ударном объёме сердца. При дальнейшем развитии гипердинамическая форма переходит в гиподинамическую.
Рис. 8-4.Патогенез септического шока
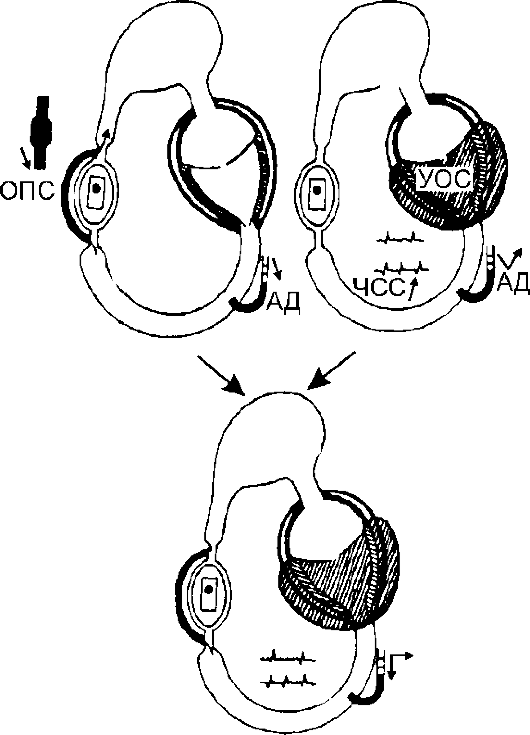
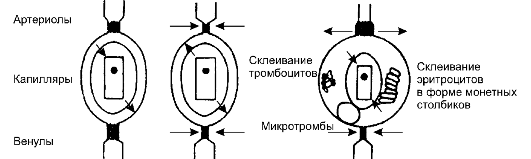
Рис. 8-5.Патогенез анафилактического шока Анафилактический шок Анафилактическая реакция - выражение особой повышенной чувствительности организма к инородным субстанциям. В основе развития анафилактического шока лежит резкое снижение сосудистого тонуса под воздействием гистамина и других медиаторных субстанций (рис. 8-5). Вследствие расширения ёмкостной части сосудистого русла (вены) происходит относительное снижение ОЦК: возникает несоответствие между объёмом сосудистого русла и ОЦК. Гиповолемия приводит к уменьшению притока крови к сердцу и снижению давления наполнения сердца. Это ведёт к падению ударного объёма сердца и АД. Снижению производительности сердца способствует и прямое нарушение сократительной способности миокарда. Для анафилактического шока характерно отсутствие выраженной реакции симпато-адреналовой системы, что приводит к прогрессирующему клиническому развитию анафилактического шока. Нарушение микроциркуляции Несмотря на различие в патогенезе представленных форм шока, финалом их развития служит снижение капиллярного кровотока. Вслед- ствие этого доставка кислорода и энергетических субстратов, а также выведение конечных продуктов обмена становятся недостаточными. Возникают гипоксия, смена характера метаболизма от аэробного в сторону анаэробного. Меньше пирувата включается в цикл Кребса и переходит в лактат, что наряду с гипоксией приводит к развитию тканевого метаболического ацидоза. Под влиянием ацидоза возникают два феномена, приводящих к дальнейшему ухудшению микроциркуляции при шоке: шоковое специфическое нарушение регуляции тонуса сосудови нарушение реологических свойств крови.Прекапилляры расширяются, тогда как посткапилляры ещё сужены (рис. 8-6 в). Кровь поступает в капилляры, а отток нарушен. Происходит повышение внутрикапиллярного давления, плазма переходит в интерстиций, что приводит к дальнейшему снижению ОЦК, нарушению реологических свойств крови, агрегации клеток в капиллярах. Эритроциты склеиваются в «монетные столбики», образуются глыбки тромбоцитов. В результате повышения вязкости крови возникает непреодолимое сопротивление току крови, образуются капиллярные микротромбы, развивается ДВС-синдром. Так происходит перемещение центра тяжести изменений при прогрессирующем шоке от макроциркуляции к микроциркуляции. Нарушение последней характерно для всех форм шока независимо от причины, вызвавшей его. Именно расстройство микроциркуляции - непосредственная причина, которая угрожает жизни больного. Шоковые органы Нарушение функций клеток, их гибель вследствие расстройства микроциркуляции при шоке могут касаться всех клеток организма, но есть органы, особенно чувствительные к шоку, - шоковые орга-
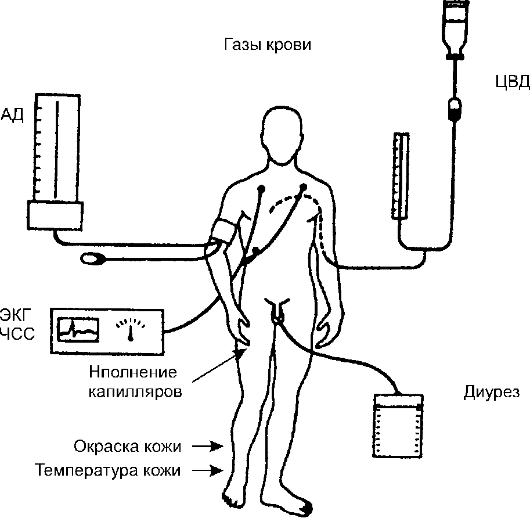
Рис. 8-6.Механизм нарушения микроциркуляции при шоке: а - норма; б - начальная фаза шока - вазоконстрикция; в - специфическое нарушение регуляции тонуса сосудов ны. К ним относят, в первую очередь, лёгкие и почки, во вторую - печень. При этом следует различать изменения этих органов при шоке (лёгкое при шоке, почки и печень при шоке), которые проходят при выходе больного из шока, и органные нарушения, связанные с разрушением тканевых структур, когда после выхода из шока сохраняется недостаточность или полное выпадение функций органа (шоковое лёгкое, шоковые почки и печень). Лёгкое при шоке.Характерны нарушение поглощения кислорода и артериальная гипоксия. Если возникает «шоковое лёгкое», то после устранения шока быстро прогрессирует тяжёлая дыхательная недостаточность. Больные предъявляют жалобы на удушье, уча- щённое дыхание. У них возникают снижение парциального давления кислорода в артериальной крови, уменьшение эластичности лёгкого. Происходит повышение paCO2. В этой прогрессирующей фазе шока синдром «шокового лёгкого», по-видимому, уже не под- вергается обратному развитию: больной погибает от артериальной гипоксии. Почки при шоке.Характерны резкое ограничение циркуляции крови с уменьшением количества гломерулярного фильтрата, нарушение концентрационной способности и снижение количества выделяемой мочи. Если эти нарушения после устранения шока не подверглись немедленному обратному развитию, то диурез прогрессивно снижается, количество шлаковых субстанций возрастает, возникает «шоковая почка», основным проявлением которой является клиническая картина острой почечной недстаточности. Печень -центральный орган обмена веществ, играет важную роль в течении шока. Развитие «шоковой печени» можно заподозрить, когда активность печёночных ферментов возрастает и после купирования шока. Клиническая картина Основные симптомы Клиническая картина шока достаточно характерна. Основные симптомы связаны с угнетением жизненно важных функций организма. Больные в состоянии шока заторможены, неохотно вступают в контакт. Кожные покровы бледные, покрыты холодным потом, часто наблюдают акроцианоз. Дыхание частое, поверхностное. Отмечают тахикардию, снижение АД. Пульс частый, слабого наполнения, а в тяжёлых случаях он едва определяется (нитевидный). Изменения гемодинамики - основные при шоке. На этом фоне происходит снижение диуреза. Наиболее динамично изменяются при шоке пульс и АД. В связи с этим Аллговер предложил использовать индекс шока: отношение ЧСС к уровню систолического АД. В норме он примерно равен 0,5, при переходе к шоку приближается к 1,0, при развившемся шоке достигает 1,5. Степени тяжести шока В зависимости от тяжести выделяют четыре степени шока. Шок I степени.Сознание сохранено, больной контактен, слегка заторможён. Систолическое АД чуть снижено, но превышает 90 мм рт.ст, пульс слегка учащён. Кожные покровы бледные, иногда отмечают мышечную дрожь. Шок II степени.Сознание сохранено, больной заторможен. Кожные покровы бледные, холодные, липкий пот, небольшой акроцианоз. Систолическое АД 70-90 мм рт.ст. Пульс учащён до 110-120 в мин, слабого наполнения. ЦВД снижено, дыхание поверхностное. Шок III степени.Состояние больного крайне тяжёлое: он адинамичен, заторможен, на вопросы отвечает односложно, не реагирует на боль. Кожные покровы бледные, холодные, с синюшным оттенком. Дыхание поверхностное, частое, иногда редкое. Пульс частый - 130-140 в мин. Систолическое АД 50-70 мм рт.ст. ЦВД равно нулю или отрицательное, отсутствует диурез. Шок IV степени.Предагональное состояние - одно из критических, терминальных состояний. Общие принципы лечения Лечение шока во многом зависит от этиологических факторов и патогенеза. Часто именно устранение ведущего синдрома (остановка кровотечения, устранение очага инфекции, аллергического агента) - непременный и основной фактор борьбы с шоком. В то же время есть и общие закономерности лечения. Терапию шока условно можно разделить на три ступени. Но ещё самой первой, «нулевой ступенью» считают уход. Больные должны быть окружены вниманием, несмотря на большой объём диагностических и лечебных мероприятий. Койки должны быть функциональными, доступны для подвоза аппаратуры. Необходимо полностью раздеть больных. Температура воздуха должна составлять 23-25 ?С. Общие принципы лечения шока можно представить в виде трёх ступеней. • Основная терапия шока (первая ступень): - восполнение ОЦК; - кислородотерапия; - коррекция ацидоза. • Фармакотерапия шока (вторая ступень): -допамин; - норэпинефрин; - сердечные гликозиды. • Дополнительные лечебные мероприятия (третья ступень): - глюкокортикоиды; - гепарин натрий; - диуретики; - механическая поддержка кровообращения; - кардиохирургия. При лечении больных шоком большое место уделяют диагностической программе и мониторингу. На рис. 8-7 представлена минимальная схема мониторинга. Среди представленных показателей важнейшие - ЧСС, АД, ЦВД, газовый состав крови и скорость диуреза.
Рис. 8-7.Минимальная схема мониторинга при шоке
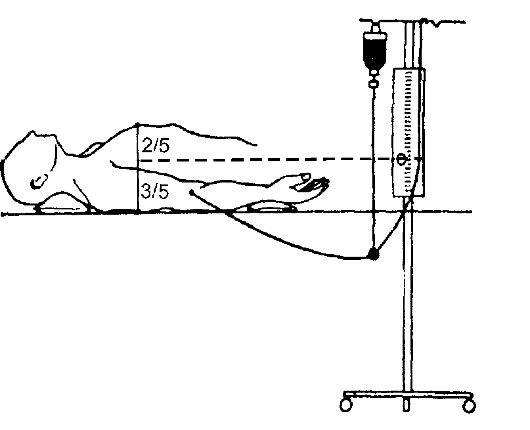
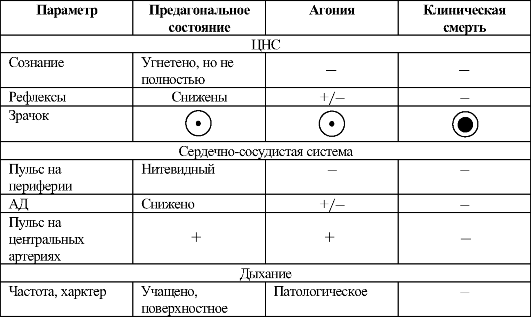
Рис. 8-8.Схема измерения центрального венозного давления Причём диурез при шоке измеряют не за сутки, как обычно, а за час или минуты, для чего в обязательном порядке катетеризируют мочевой пузырь. При нормальной величине АД, выше критического уровня перфузионного давления (60 мм рт.ст), и при нормальных функциях почек скорость выделения мочи составляет более 30 мл/ч (0,5 мл/мин). На рис. 8-8 представлена схема измерения ЦВД, знание которого крайне важно для проведения инфузионной терапии и восполнения ОЦК. В норме ЦВД равно 5-15 см вод.ст. Следует отметить, что в лечении шока нужна чёткая программа действий, а также хорошее знание патогенеза происходящих в организме изменений. Терминальные состояния Основные этапы умирания организма - последовательно сменяющие друг друга терминальные состояния: предагональное состояние, агония, клиническая и биологическая смерть. Основные параметры этих состояний представлены в табл. 8-1. Предагональное состояние Предагональное состояние - этап умирания организма, при котором происходят резкое снижение АД; сначала тахикардия и тахипноэ, затем брадикардия и брадипноэ; прогрессирующее угнетение сознания, электрической активности мозга и рефлексов; нарастание Таблица 8-1.Характеристика терминальных состояний
глубины кислородного голодания всех органов и тканей. С предагональным состоянием может быть отождествлена IV стадия шока. Агония Агония - предшествующий смерти этап умирания, последняя вспышка жизнедеятельности. В период агонии функции высших отделов головного мозга выключены, регуляцию физиологических процессов осуществляют бульбарные центры и носят примитивный, неупорядоченный характер. Активизация стволовых образований приводит к некоторому увеличению АД и усилению дыхания, которое обычно имеет патологический характер (дыхание Куссмауля, Биота, Чейна-Стокса). Переход предагонального состояния в агональное, таким образом, обусловлен прежде всего прогрессирующим угнетением ЦНС. Агональная вспышка жизнедеятельности весьма кратковременна и заканчивается полным угнетением всех жизненных функций - клинической смертью. Клиническая смерть Клиническая смерть - обратимый этап умирания, «своеобразное переходное состояние, которое ещё не является смертью, но уже не может быть названо жизнью» (В.А. Неговский, 1986). Основное отличие клинической смерти от предшествующих ей состояний - от- сутствие кровообращения и дыхания, что делает невозможными окис- лительно-восстановительные процессы в клетках и приводит к их гибели и смерти организма в целом. Но смерть не наступает непосредственно в момент остановки сердца. Обменные процессы угасают постепенно. Наиболее чувствительны к гипоксии клетки коры головного мозга, поэтому продолжительность клинической смерти зависит от времени, которое переживает кора головного мозга в отсутствие дыхания и кровообращения. При её продолжительности 5-6 мин повреждёния большей части клеток коры головного мозга ещё обратимы, что делает возможным полноценное оживление организма. Это связано с высокой пластичностью клеток ЦНС, функции погибших клеток берут на себя другие, сохранившие жизнедеятель- ность. На длительность клинической смерти влияют: • характер предшествующего умирания (чем внезапнее и быстрее наступает клиническая смерть, тем большей по времени она может быть); • температура окружающей среды (при гипотермии снижена интенсивность всех видов обмена и продолжительность клинической смерти возрастает). Биологическая смерть Биологическая смерть наступает вслед за клинической и представляет собой необратимое состояние, когда оживление организма, как целого, уже невозможно. Это некротический процесс во всех тканях, начиная с нейронов коры головного мозга, некроз которых происходит в течение 1 ч после прекращения кровообращения, а затем в течение 2 ч происходит гибель клеток всех внутренних органов (некроз кожи наступает лишь через несколько часов, а иногда и суток). |
|