|
|
Дифференциальная диагностика
Дифференциальную диагностику проводят с наследственными заболеваниями (гликогенозами, липидозами, недостаточностью α-1-антитрипсина, синдромом Жильбера и другими пигментными гепатозами); паразитарными (описторхозом, эхинококкозом), обменными (болезнью Вильсона-Коновалова) и т.д. В верификации заболевания используют данные УЗИ печени, эзофагогастродуоденоскопии, КТ и других специальных методов исследования.
Лечение
В фазу репликации (обострения) показаны госпитализация в специализированное отделение, постельный режим, строгая диетотерапия.
Базисная терапия включает назначение противовирусных препаратов. Показания к ее назначению: • наличие маркеров активной репликации гепатита; • уровень АЛТ более чем в 2-3 раза выше нормы; • отсутствие холестаза и признаков цирроза печени с декомпенсацией; • отсутствие тяжелых сопутствующих заболеваний в стадии декомпенсации; • отсутствие аутоиммунных заболеваний, иммунодефицитного состояния, микст-гепатитов. Индукторы интерферона характеризуются низкой токсичностью и отсутствием побочных эффектов в отличие от препаратов интерферона, благодаря их применению удается значительно увеличить продолжительность жизни у детей и взрослых (рис. 6-8).
Рис. 6-8. Хронический гепатит (течение и лечение): а - противовирусное лечение детей и взрослых с хроническими вирусными гепатитами В и С и выигранные годы жизни; б - естественное течение гепатита В
Препараты интерферона противопоказаны при психозах, эпидемическом синдроме, выраженной нейтро- и тромбоцитопении, аутоиммунных заболеваниях (АИГ, тиреоидите и др.), декомпенсированном циррозе печени и заболеваниях почек, патологии сердца в стадии декомпенсации. Интерферон-а-2Ь (реаферон*, роферон*, нейроферон*) - лиофилизат для приготовления суспензии для приема внутрь - назначают за 30 мин до еды, перед применением к содержимому флакона добавляют 1-2 мл охлажденной кипяченой воды. Препарат в инъекциях вводят при ХГВ в дозе 5 млн МЕ/м2, при ХГС - 3 млн МЕ/м2 площади поверхности тела трижды в неделю (1 раз с интервалом 72 ч) п/к или в/м. Рассчитанную дозу интерферона первоначально вводят в течение 3 мес. По истечении этого срока проводят контрольное исследование (РНК или ДНК вируса, активность). Если не обнаруживается отчетливая положительная динамика этих показателей (исчезновение РНК, ДНК вируса из крови, снижение АЛТ), лечение по этой схеме лучше прекратить или перейти на комбинированную терапию. Но если наблюдается снижение активности АЛТ, падение концентрации РНК, ДНК вируса в крови, лечение по выбранной схеме продолжают еще 3 мес, вслед за этим проводят контрольное лабораторное исследование. При положительной динамике при ХГС лечение еще продолжают 3 мес для закрепления результатов лечения. Таким образом, курс лечения при ХГВ - 6 мес, при ХГС - 9-12 мес. В педиатрической практике используют виферон (сочетание α-интерферона с мембраностабилизаторами), который выпускается в ректальных суппозиториях. Дозы для детей: до 3 лет - по 1 млн МЕ, старше 3 лет - по 2 млн МЕ 2 раза в сутки с интервалом 12 ч 3 раза в неделю. У больных, леченных по программе протокола с использованием виферона, эффективность лечения оценивается по вышеизложенным принципам. Если у данной категории больных при контрольном исследовании через 3 мес после начала терапии отсутствует положительный эффект, то виферон можно заменить реафероном*, рофероном*. Индуктор α-интерферона меглюмина акридонацетат (циклоферон*) вводят при ХГ по 6-10 мг/кг в сутки, 10 инъекций ежедневно, затем 3 раза в неделю в течение 3 мес в качестве комплексной терапии. Противовирусный препарат тилорон (амиксин ) назначают детям старше 7 лет в таблетках по 0,125 внутрь после еды, первые 2 дня ежедневно, затем по 125 мг через день - 20 таблеток, затем по 125 мг 1 раз в неделю в течение 10-20 нед. Курс лечения при ХГА - 2-3 нед, при ХГВ - 3-4 нед. При ХГВ на фоне репликации вируса рекомендуют противовирусный химиопрепарат ламивудин (зеффикс , эпивир*) в растворе для приема внутрь и таблетках. Дозируется по 3 мг/кг в сутки детям с 3 мес, но не более 100 мг внутрь 1 раз в сутки курсом 9-12 мес. Таблетки по 100 мг 1 раз в сутки назначают подросткам (16 лет и старше) внутрь независимо от приема пищи. В целом терапия интерферонами оказывается эффективной у 40% больных ХГВ и у 35% больных ХГС, но у 10-30% больных после окончания лечения возможны рецидивы болезни.
При тяжелой форме ХГ назначают глюкокортикоиды: преднизолон или метилпреднизолон в таблетках по 0,001; 0,0025 и 0,005 мг по 1-2 мг/кг в сутки в 2 приема без учета суточного ритма. После достижения ремиссии дозу снижают на 5-10 мг до поддерживающей дозы 0,3-0,6 мг/кг в сутки: 10-15 мг/сут преднизолона или 8-12 мг/сут метилпреднизолона. Критерии эффективности лечения: •биохимические - наиболее информативно определение уровня АЛТ, причем в ходе лечения активность АЛТ следует определять на протяжении всего курса и еще 6 мес после отмены, а затем каждые 3-6 мес на протяжении 3 лет; • вирусологические - определение РНК, ДНК вируса с помощью ПЦР; • гистологические - наиболее информативны для оценки эффективности лечения, однако на практике не всегда реализуемы, особенно в педиатрии. Биохимическая ремиссия в конце лечения предполагает нормализацию уровней ферментов сразу после окончания курса терапии; полная ремиссия - нормализация уровней АСТ и АЛТ и исчезновение РНК, ДНК вируса сразу после лечения; стабильная биохимическая ремиссия - сохранение нормального значения трансаминаз через 6 мес и более после прекращения терапии; стабильная полная ремиссия - сохранение нормальных уровней АСТ и АЛТ и отсутствие РНК, ДНК вируса через 6 мес после лечения. В случае достижения стабильной полной ремиссии рекомендуют продолжать наблюдение за больным в течение не менее 2 лет с периодичностью 1 раз в полгода. В фазу ремиссии (фазу интеграции ХВГ) противовирусную терапию обычно не проводят, лечение складывается из организации диеты, режима, подключения пробиотиков, ферментов, фитопрепаратов, слабительных средств по показаниям для предупреждения дисфункции ЖКТ и кишечной аутоинтоксикации. Сопроводительная терапия - это симптоматическое и патогенетическое лечение. В целях купирования холестаза применяют препараты урсодезоксихолевой кислоты (урсосан*, урдокса*, урсофальк*) в виде монотерапии в нерепликативной фазе гепатита, в репликативной фазе - в сочетании с интерферонами до 6-12 мес по 10 мг/кг однократно в сутки перед сном. Гепатопротекторы, обладающие способностью защищать гепатоциты, назначают курсами до 1,5-2 мес. Повторный курс - через 3-6 мес по показаниям. Листьев артишока экстракт (хофитол*) - средство растительного происхождения, который обладает гепатопротективным и желчегонным действиями. Хофитол* назначают детям старше 6 лет по 1-2 таблетке или 1/4 ч. л. раствора для приема внутрь 3 раза в сутки перед приемом пищи, подросткам - по 2-3 таблетки или 0,5-1 ч. л. раствора 3 раза в сутки, курс - 10-20 дней. Раствор для внутримышечного или внутривенного медленного введения - по 100 мг (1 ампула) в течение 8-15 дней; средние дозы могут быть значительно увеличены, особенно при стационарном лечении. Гепатопротектор «Лив 52*» представляет собой комплекс биологически активных веществ растительного происхождения; его назначают детям старше 6 лет по 1-2 таблетки 2-3 раза в сутки, подросткам - по 2-3 таблетки 2-3 раза в сутки. Адеметионин (гептрал*) - гепатопротектор, который оказывает холеретическое и холекинетическое, а также некоторое антидепрессивное действие. Детям назначают с осторожностью внутрь, в/м, в/в. При интенсивной терапии в первые 2-3 нед лечения - по 400-800 мг/сут в/в медленно или в/м; порошок растворяют только в специальном прилагаемом растворителе (растворе L-лизина). Для поддерживающей терапии - по 800-1600 мг/сут внутрь между приемами пищи, не разжевывая, желательно в первой половине дня.
Профилактика
Основные профилактические мероприятия должны быть направлены на предотвращение инфицирования вирусами гепатитов, следовательно, требуются раннее выявление больных со стертыми формами заболевания и их адекватное лечение. У носителей HBsAg необходим регулярный (не реже 1 раза в 6 мес) контроль биохимических и вирусологических показателей в целях предотвращения активации и репликации вируса. Для вакцинации против гепатита В применяют рекомбинантные вакцины: «Биовак В*», «Энджерикс В*», «Эувакс В*», «Шанвак-В*» и др. РД для новорожденных и детей до 10 лет - 10 мкг (0,5 мл суспензии), для детей старше 10 лет - 20 мкг (1 мл суспензии). Новорожденным, рожденным от матерей - носителей гепатита В, одновременно с вакциной рекомендуют введение иммуноглобулина против гепатита В, при этом препараты следует вводить в разные места. В соответствии с правилами, существующими в РФ, вакцинацию этой категории детей проводят четырехкратно по схеме: 0 (в день рождения)-1- 2-12 мес жизни. Против гепатита В обязательно прививают подростков в возрасте 11-13 лет по той же схеме. Широко вакцинируют медицинских работников и лиц из групп риска по заражению гепатитом В. Вакцинация приводит к постепенному снижению уровня инфицированности населения РФ вирусом гепатита В. Вакцина против гепатита С до настоящего времени не разработана, в связи с чем профилактику гепатита С строят на пресечении всех возможностей парентерального (в том числе трансфузионного) инфицирования. Диспансерное наблюдение описано ниже.
Прогноз
Вероятность полного выздоровления незначительна. При ХГВ происходит многолетняя персистенция вируса-возбудителя, возможно сочетание с активным патологическим процессом. В среднем через 30 лет у 30% больных хроническим активным гепатитом В развивается цирроз печени. В течение 5 лет примерно у каждого четвертого пациента с циррозом, обусловленным гепатитом В, наступает декомпенсация функции печени, еще у 5-10% пациентов развивается рак печени (см. рис. 6-8). Без лечения примерно 15% пациентов с циррозом умирают в течение 5 лет. В 1-1,5% случаев формируется цирроз, а в остальных 89% возникает длительная ремиссия с носительством НВsАg. При ΧΓD прогноз неблагоприятный: в 20-25% случаев процесс перетекает в цирроз печени; высвобождения от возбудителя не наступает. ХГС течет медленно, мягко, без прекращения вирусемии в течение многих лет, с периодическим повышением активности трансаминаз и с выраженной склонностью к фиброзированию. По мере прогрессирования процесса развиваются цирроз печени и гепатоцеллюлярная карцинома.
АУТОИММУННЫЙ ГЕПАТИТ Код по МКБ-10 К75.4. Аутоиммунный гепатит.
АИГ - прогрессирующее гепатоцеллюлярное воспаление печени неизвестной этиологии, характеризуемое наличием перипортального гепатита, частой ассоциацией с другими аутоиммунными заболеваниями, повышением концентрации иммуноглобулинов (гипергаммаглобулинемией) и наличием аутоантител в крови. Как и другие аутоиммунные заболевания, АИГ чаще встречается у лиц женского пола, общая заболеваемость составляет примерно 15-20 случаев на 100 000 населения. В детском возрасте доля АИГ среди хронических гепатитов составляет от 1,2 до 8,6%, наблюдается в возрасте 6-10 лет. Соотношение девочек и мальчиков составляет 3-7:1.
Этиология и патогенез
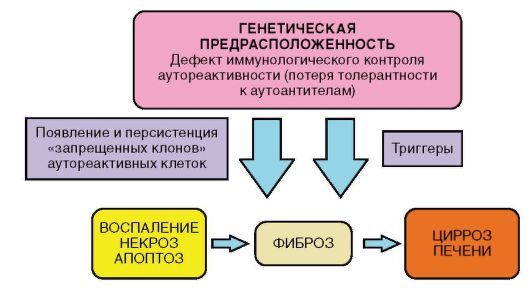
В основе патогенетического механизма развития АИГ лежит врожденный дефект мембранных рецепторов HLA. У пациентов имеется дефект функции Т-супрессоров, сцепленных гаплотипом HLA, в результате возникает неуправляемый синтез В-лимфоцитами антител класса IgG, разрушающих мембраны нормальных гепатоцитов, причем развиваются патологические иммунные реакции против собственных гепатоцитов. Часто в процесс вовлекается не только печень, но и крупные железы внешней и внутренней секреции, в том числе поджелудочная, щитовидная, слюнные железы. В качестве основного фактора патогенеза АИГ рассматривается генетическая предрасположенность (иммунореактивность к аутоантигенам), которая, однако, сама по себе не является достаточной. Полагают, что для реализации процесса необходимы запускающие агенты (триггеры), среди которых рассматриваются вирусы (Эпштейна-Барр, кори, гепатитов А и С) и некоторые лекарственные препараты (например, препараты интерферона) и неблагоприятные факторы окружающей среды.
Рис. 6-9. Патогенез АИГ
Патогенез АИГ представлен на рис. 6-9. Эффекторный механизм повреждения гепатоцитов, вероятно, в большей степени связан с реакцией аутоантител на печеночно-специфические антигены гепатоцитов, нежели с прямой Т-клеточной цитотоксичностью.
Классификация
В настоящее время выделяют 3 типа АИГ: - тип 1 - классический вариант, на его долю приходится 90% всех случаев болезни. Выявляют антитела к к гладкомышечным клеткам (Smooth Muscle Antibody - SMA) и ядерным антигенам (печеночно-специфическому белку - Antinuclear Antibodies - ANA) в титре более 1:80 у подростков и более 1:20 у детей; - тип 2 - составляет около 3-4% всех случаев АИГ, большая часть больных - дети от 2 до 14 лет. Выявляют антитела к микросомам печени и почек (Liver Kidney Microsomes - LKM-1); - тип 3 - характеризуется наличием антител к растворимому печеночному антигену (Soluble Liver Antigen - SLA) и печеночно-панкреатическому антигену (LP). Некоторые особенности АИГ с учетом типов представлены в табл. 6-8.
Таблица 6-8. Классификация и особенности типов АИГ
Клиническая картина
Заболевание в 50-65% случаев характеризуется внезапным появлением симптомов, сходных с таковыми при вирусном гепатите. В ряде случаев оно начинается постепенно и проявляется повышенной утомляемостью, анорексией и желтухой. Другие симптомы включают лихорадку, артралгию, витилиго (нарушение пигментации, выражающееся в исчезновении пигмента меланина на отдельных участках кожи) и носовые кровотечения. Печень выступает из-под края реберной дуги на 3-5 см и уплотняется, имеется спленомегалия, живот увеличен в размере (рис. 6-10, а). Как правило, выявляют внепеченочные признаки хронической патологии печени: сосудистые звездочки, телеангиэктазии, пальмарную эритему. У части пациентов имеется кушингоидная внешность: угри, гирсутизм и розовые стрии на бедрах и животе; у 67% диагностируют другие аутоиммунные заболевания: тиреоидит Хашимото, ревматоидный артрит и др.
Диагностика
Диагностика основывается на обнаружении синдромов цитолиза, холестаза, гипергаммаглобулинемии, увеличении концентрации IgG, гипопротеинемии, резком увеличении СОЭ, подтверждается выявлением аутоантител против гепатоцитов. Характерен синдром гиперспленизма, его признаки: • спленомегалия; • панцитопения (уменьшение количества всех форменных элементов крови): анемия, лейкопения, нейтропения, лимфопения, тромбоцитопения (при резкой степени выраженности появляется синдром кровоточивости); • компенсаторная гиперплазия костного мозга. В диагностике безусловное значение имеют инструментальные методы исследования (сканирование, биопсия печени и др.).
Патоморфология
Морфологические изменения печени при АИГ являются характерными, но неспецифичными. ХГ, как правило, переходит в мультилобулярный цирроз печени (рис. 6-10, б); характерна высокая степень активности: перипортальные некрозы, порто-портальные или центропортальные мостовидные некрозы, реже - портальный или лобулярный гепатит, преимущественно лимфоцитарная инфильтрация с большим количеством плазматических клеток, образование розеток (рис. 6-10, в).
Рис. 6-10. АИГ: а - ребенок с исходом в цирроз печени; б - макропрепарат: макронодулярный цирроз; в - микропрепарат: гистологическая картина (окраска гематоксилин-эозином; χ 400) |
|