|
|
Дифференциальная диагностика
Дифференциальную диагностику проводят с ХГВ, холециститом, болезнью Вильсона-Коновалова, лекарственным гепатитом, недостаточностью α-1-антитрипсина и т.д. Выделяют определенный и вероятный АИГ. Первый вариант характеризуется наличием вышеуказанных показателей, включая увеличение титров аутоантител. Кроме того, отсутствуют вирусные маркеры в сыворотке крови, поражение желчных протоков, отложение меди в ткани печени, нет указаний на гемотрансфузии и применение гепатотоксических лекарственных препаратов. Вероятный вариант АИГ оправдан, когда имеющиеся симптомы позволяют думать об АИГ, но недостаточны для постановки диагноза.
Лечение
Основой является иммуносупрессивная терапия. Назначают преднизолон, азатиоприн или их сочетания, которые позволяют достичь клинической, биохимической и гистологической ремиссии у 65% больных в течение 3 лет. Лечение продолжают по меньшей мере 2 года до достижения ремиссии по всем критериям. Преднизолон назначают в дозе 2 мг/кг (максимальная доза - 60 мг/сут) с постепенным ее снижением на 5-10 мг каждые 2 нед под еженедельным контролем биохимических показателей. При отсутствии нормализации уровня трансаминаз дополнительно назначают азитиоприн в начальной дозе 0,5 мг/кг (максимальная доза - 2 мг/кг). Через год от начала ремиссии желательно отменить иммуносупрессивную терапию, но только после контрольной пункционной биопсии печени. Морфологическое исследование должно свидетельствовать об отсутствии или минимальной активности воспалительных изменений. При неэффективности глюкокортикоидной терапии применяют циклоспорин (сандиммум неорал*) для приема внутрь с первого года жизни, который выпускают в растворе 100 мг в 50 мл во флаконе, капсулах по 10, 25, 50 и 100 мг, назначают препарат в дозе 2-6 мг/кг в сутки (не более 15 мг/ м2 в неделю). Циклофосфамид (циклофосфан*) назначают в/в капельно в дозе 10-12 мг/кг 1 раз в 2 нед, далее в таблетках по 0,05 г по 15 мг/кг 1 раз в 3-4 нед, курсовая доза - не более 200 мг/кг.
У 5-14% пациентов наблюдают первичную резистентность к лечению. Они в первую очередь подлежат консультации в центрах трансплантации печени.
Профилактика
Первичная профилактика не разработана, вторичная заключается в ранней диагностике, диспансерном наблюдении больных (описано ниже) и длительной иммуносупрессивной терапии.
Прогноз
Заболевание без лечения непрерывно прогрессирует и не имеет самопроизвольной ремиссии - формируется цирроз печени. При АИГ типа 1 чаще эффективны глюкокортикоиды и прогноз относительно благоприятный: во многих случаях удается достичь продолжительной клинической ремиссии. При АИГ типа 2 заболевание обычно быстро прогрессирует в цирроз печени. Тип 3 клинически недостаточно очерчен, и его течение не изучено. При неэффективности иммуносупрессивной терапии больным показана трансплантация печени, после которой 5-летняя выживаемость составляет более 90%. Лекарственный гепатит
Код по МКБ-10 K71. Лекарственный гепатит.
Лекарственный гепатит - токсическое поражение печени, включающее идиосинкразическую (непредсказуемую) и токсическую (предсказуемую) лекарственную болезнь печени, связанное с приемом гепатотоксических лекарственных препаратов и токсичных веществ.
Этиология и патогенез
Печень выполняет важную роль в метаболизме ксенобиотиков (чужеродных веществ). Группа ферментов, расположенных в эндоплазматической сети печени, известных под названием «цитохром Р450», является самым важным семейством ферментов метаболизма в печени. Цитохром Р450 усваивает около 90% токсических и лекарственных средств. Нередко печень становится мишенью для их повреждающего действия. Выделяют прямой и непрямой типы повреждения печени. Прямой тип повреждения печени зависит от дозы препарата и обусловлен действием самого препарата на клетки печени и ее органеллы. К препаратам с облигатным дозозависимым гепатотоксическим действием относят парацетамол и антиметаболиты, приводящие к некрозу гепатоцитов. Прямое повреждение печени также могут вызывать тетрациклин, меркаптопурин, азатиоприн, андрогены, эстрогены и др. Непрямой тип повреждения печени, не зависящий от дозы лекарственных средств, наблюдают при приеме нитрофуранов, рифампицина, диазепама, мепробамата и др. Этот тип отражает индивидуальную реакцию организма ребенка как проявление гиперчувствительности к лекарственным средствам. Печень участвует в метаболизме различных ксенобиотиков благодаря процессам биотрансформации, подразделяемым на две фазы. • Первая фаза - окислительные реакции, проходящие при участии цитохромов Р450. Во время этой фазы могут образовываться активные метаболиты, некоторые из них обладают гепатотоксическими свойствами. • Вторая фаза, во время которой происходит конъюгация образовавшихся ранее метаболитов с глутатионом, сульфатом или глюкуронидом, вследствие чего формируются нетоксичные гидрофильные соединения, выводимые из печени в кровь или желчь. Особое место среди токсических поражений печени занимают лекарственные, или медикаментозные, гепатиты. Их формирование происходит чаще в результате бесконтрольного применения лекарственных препаратов (рис. 6-11, а). Практически любой препарат способен вызвать поражение печени и развитие гепатита разной степени тяжести. Токсины можно условно разделить на бытовые и производственные. Выделяют производственные яды органической природы (углерода тетрахлорид, хлорированный нафталин, тринитротолуол, трихлорэтилен и др.), металлы и металлоиды (медь, бериллий, мышьяк, фосфор), инсектициды (дихлордифенилтрихлорэтан - ДДТ, карбофос и др.).
Рис. 6-11. Лекарственный гепатит: а - формирование лекарственного гепатита с некрозом гепатоцитов; б - гистологическая картина лекарственного гепатита после лечения острого лейкоза (окраска гематоксилин-эозином; χ 400)
Особенно тяжелые формы поражения гепатоцитов развиваются при отравлении такими веществами, как парацетамол, яд бледной поганки, белый фосфор, четыреххлористый углерод, все производственные яды.
Клиническая картина
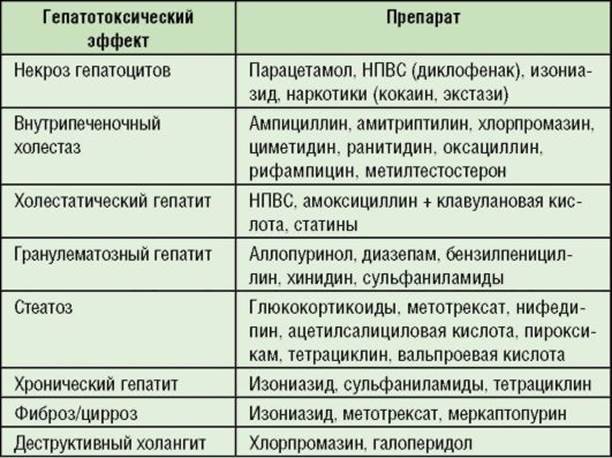
Типичные формы поражения печени с гепатотоксическими эффектами лекарственных препаратов представлены в табл. 6-9.
Таблица 6-9. Наиболее распространенные гепатотоксические эффекты лекарственных препаратов
Лекарственные реакции могут быть транзиторными, ХГ наблюдаются нечасто. Функциональные пробы печени могут нормализоваться через несколько недель (до 2 мес) после отмены лекарственных препаратов, но при холестатическом гепатите этот период может увеличиваться до 6 мес. Желтуха всегда указывает на более тяжелое поражение печени, возможно развитие острой печеночной недостаточности.
Диагностика
Основу диагностики лекарственных поражений печени составляет тщательно собранный анамнез о применявшихся лекарственных препаратах, предписанных или применяемых в качестве самолечения. Обычно временной интервал между приемом препарата и началом заболевания составляет от 4 дней до 8 нед. Биопсия может быть показана при подозрении на предшествующую патологию печени или при отсутствии нормализации биохимических показателей крови (функциональных проб печени) после отмены лекарственного препарата.
Патоморфология
Наблюдаются дискомплексация печеночных балок, тяжелая белковая (зернистая и баллонная) дистрофия гепатоцитов, полиморфизм ядер гепатоцитов, дистрофические и некробиотические изменения в ядрах гепатоцитов (рис. 6-11, б).
|
|