|
|
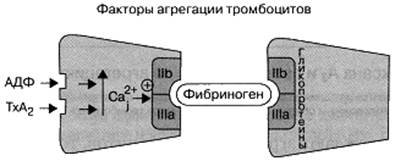
Средства, влияющие на агрегацию тромбоцитов. АнтиагрегантыАгрегация тромбоцитов – начальный этап образования тромба. При поверхностном повреждении эндотелия артериальных сосудов (в частности, на поверхности атеросклеротической бляшки при её разрушении) происходит адгезия тромбоцитов, которые в виде монослоя защищают место повреждения. При более глубоком повреждении интимы сосудов тромбоциты контактируют с коллагеном субэндотелия и коллаген стенки сосудов, а также тромбин вызывают агрегацию (объединение) тромбоцитов. Коллаген и тромбин – слабые агреганты. Но при объединении тромбоцитов из тромбоцитов выделяются значительно более эффективные агреганты – тромбоксан А2 и АДФ. Эти вещества действуют на специфические для них рецепторы в мембране тромбоцитов и вызывают повышение уровня ионов Са2+ в цитоплазме тромбоцитов. Тромбоксан А2, действуя на специфические тромбоксановые рецепторы – ТРα-рецепторы, через Gq-белки активирует фосфолипазу С, которая способствует образованию инозитолтрифосфата, высвобождающего ионы Са2+, депонированные во внутриклеточных плотных тубулах (в тромбоцитах плотные тубулы – dens tubules – выполняют роль эндоплазматического ретикулума). Уровень Са2+ в цитоплазме повышается. Кроме того, тромбоксан А2 суживает кровеносные сосуды, повышает тонус бронхов. АДФ, стимулируя один из подтипов пуринергических Р2Y-рецепторов мембраны тромбоцитов, через Gi-белки угнетает аденилатциклазу. Снижается уровень цАМФ и, соответственно, активность протеинкиназы. При снижение активности протеинкиназы уменьшается транспорт Са2+ из цитоплазмы во внутриклеточные плотные тубулы, уменьшается депонирование (секвестрация) Са2+ в плотных тубулах. Уровень Са2+ в цитоплазме повышается. Повышение уровня Са2+ в цитоплазме тромбоцитов ведёт к изменению конформации гликопротеинов IIb/IIIa мембраны тромбоцитов и повышению аффинитета этих гликопротеинов к фибриногену – происходит объединение тромбоцитов (одна молекула фибриногена соединяет 2 тромбоцита; рис. 69).
Рис. 69. Факторы агрегации тромбоцитов.
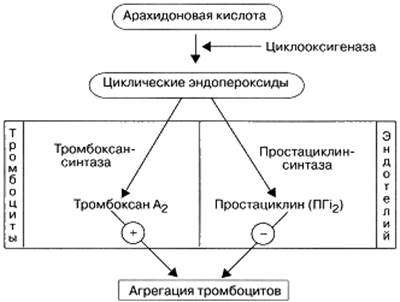
Эндогенный антиагрегант – простациклин (простагландин I2) действует на простациклиновые рецепторы – IP-рецепторы мембраны тромбоцитов и через Gs-белки активирует аденилатциклазу. При этом повышается уровень цАМФ, который стимулирует протеинкиназу. Под влиянием протеинкиназы активируется транспорт Са2+ из цитоплазмы в плотные тубулы. Уровень цитоплазматического Са2+ снижается; это препятствует агрегации тромбоцитов. Кроме того, простациклин расширяет кровеносные сосуды, снижает тонус бронхов. Агреганты: АДФ → Р2Y-рец → Gi → АЦ → ↓цАМФ → ↑Са2+. Тромбоксан А2 → ТР-рец → Gq → ФЛС → ↑ИΦ3 → ↑Са2+. Простациклин (ПГ I2): ПГ I2 → ΙΡ-рец → G → АЦ → ↑цАМФ → ↓Са2+. В системе каскада арахидоиовой кислоты тромбоксаи А2 и простациклин образуются из одних и тех же предшественников – циклических эндопероксидов. Тромбоксаи А2 под влиянием тромбоксансинтазы образуется в тромбоцитах, а простациклин под влиянием простациклинсинтазы – в эндотелии сосудов (рис. 70).
Рис. 70. Влияние тромбоксана А2 и простациклина на агрегацию тромбоцитов. Тромбоксан А2 и простациклин образуются из одних и тех же предшественников – циклических эндопероксидов (тромбоксан А2 в тромбоцитах, а простациклин в эндотелии), но противоположным образом влияют на агрегацию тромбоцитов. Антиагреганты предупреждают агрегацию тромбоцитов, то есть начальный этап образования тромба. Антиагреганты предупреждают образование тромбов в основном в артериальных сосудах, значительно меньше – в венозных. Используются для профилактики тромбообразования; в частности, для профилактики тромбозов коронарных артерий у больных с коронарной недостаточностью (нестабильная стенокардия, инфаркт миокарда), при ишемическом инсульте. Ацетилсалициловая кислота (Acetylsalicylic acid; аспирин) относится к нестероидным противовоспалительным средствам (НПВС); эффективное противовоспалительное, обезболивающее и жаропонижающее средство; в этих качествах применяется в довольно больших дозах – на приём 0,5–1 г три раза в день. В качестве антиагреганта препарат применяют в значительно меньших дозах – 0,1 г (100 мг) 1 раз в сутки. Некоторые клиницисты считают, что достаточно назначать 75 мг и даже 50 мг 1 раз в сутки. В случае острого инфаркта миокарда аспирин применяют до 160–325 мг 1 раз в сутки. При более высоких дозах антиагрегантное действие ослабляется (анальгетический, противовоспалительный и жаропонижающий эффекты при повышении дозы увеличиваются). При назначении внутрь ацетилсалициловая кислота, в отличие от других нестероидных противовоспалительных средств необратимо ингибирует (ковалентное ацетилирование) циклооксигеназу-1 в тромбоцитах и эндотелии сосудов и таким образом нарушает образование тромбоксана А2 и простациклина (рис. 71).
Рис. 71. Механизмы действия антиагрегантов. ЦО – циклооксигеназа; ФЛС – фосфолипаза С; ПС – простациклинсинтаза; ТС – тромбоксансинтаза.
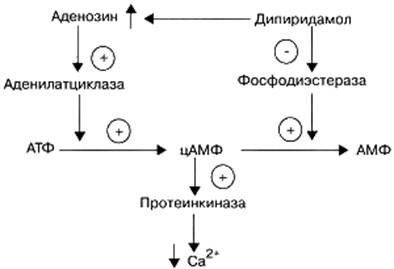
Преобладает угнетающее влияние ацетилсалициловой кислоты на синтез тромбоксана А2. Во-первых, при назначении внутрь ацетилсалициловая кислота начинает действовать на тромбоциты еще в системе воротной вены, до достижения системного эндотелия. Так как биодоступность ацетилсалициловой кислоты – 70 %, её концентрация в крови воротной вены выше, чем в общем кровотоке; следовательно, действие на тромбоциты в крови воротной вены более выражено. Во-вторых, тромбоциты – безъядерные клетки, в них отсутствует система синтеза циклооксигеназы-1. Ацетилсалициловая кислота необратимо ингибирует циклооксигеназу-1 тромбоцитов, и синтез тромбоксана А2 в тромбоцитах нарушается на все время их существования – на 10 дней. Достаточно небольшой дозы ацетилсалициловой кислоты для полного угнетения синтеза тромбоксана А2, поэтому при повышении дозы антиагрегантный эффект не увеличивается. Можно было предположить, что ацетилсалициловая кислота будет действовать как антиагрегант 7–10 дней, но препарат действует 2 дня, так как через 2 дня образуется полный пул новых тромбоцитов. В эндотелии сосудов существует система ресинтеза циклооксигеназы, и при необратимом ингибировании циклооксигеназы уже через несколько часов происходит синтез нового фермента и образование простациклина. Считают, что полное ингибирование циклооксигеназы-1 тромбоцитов ацетилсалициловая кислота вызывает в дозе 160 мг. По данным разных авторов, выраженное снижение агрегации происходит при назначении ацетилсалициловой кислоты в дозах 75–325 мг 1 раз в сутки. Чаще всего ацетилсалициловую кислоту назначают в дозе 100 мг 1 раз в сутки; при увеличении дозы до 160–325 мг действие наступает быстрее. При дальнейшем увеличении дозы антиагрегантное действие не повышается и может даже снижаться, так как в этом случае сказывается угнетающее влияние ацетилсалициловой кислоты на синтез простациклина. В качестве антиагреганта ацетилсалициловую кислоту применяют: 1) с первых же часов при остром инфаркте миокарда; 2) для профилактики инфаркта миокарда; 3) при нестабильной стенокардии; 4) после коронарной ангиопластики или стентирования коронарных артерий; 5) при нарушениях мозгового кровообращения по ишемическому типу; 6) для профилактики тромбообразования при мерцательной аритмии предсердий в случае противопоказаний к назначению антикоагулянтов; 7) при перемежающейся хромоте. Индобуфен (Indobufen; ибустрин) – ингибитор циклооксигеназы и тромбоксансинтазы. Обладает антиагрегантным, противовоспалительным и анальгетическим свойствами. Назначают индобуфен внутрь 2 раза в день для профилактики тромбоза при ишемии сосудов сердца, мозга, при тромбофлебитах, тромбозе глубоких вен. Клопидогрел (Clopidogrel; плавике) и тиклопидин (Ticlopidine; тиклид) – соединения из группы тиенопиридинов. Их активные метаболиты ослабляют действие АДФ (блокируют P2Y-рецепторы АДФ в мембране тромбоцитов). Действие этих соединений необратимо. Антиагрегантный эффект развивается в течение 3–10 дней и сохраняется около 7 дней после отмены препарата. Назначают клопидогрел или тиклопидин внутрь 1–2 раза в день для профилактики инфаркта миокарда, при стентировании или баллонной ангиопластике коронарных сосудов, для профилактики ишемического инсульта у больных атеросклерозом и артериальных тромбозов при облитерирующих заболеваниях нижних конечностей. Побочные эффекты: - кровотечения; - головная боль, головокружения; - ульцерогенное действие на желудочно-кишечный тракт, тошнота, рвота, диарея или констипация; - нарушения функции печени; - тромбоцитопения, нейтропения (выражена при применении тиклопидина; возможен агранулоцитоз); - снижение сопротивляемости к инфекциям при нейтропении. Дипиридамол (Dipyiridamol; курантил, персантин) – антиагрегант и коронарорасширяющее средство. Препятствует агрегации тромбоцитов, так как: 1) ингибирует фосфодиэстеразу, инактивирующую цАМФ, и в связи с этим повышает в тромбоцитах уровень цАМФ (уровень Са2+ в цитоплазме тромбоцитов снижается); 2) увеличивает уровень аденозина (препятствует захвату аденозина эритроцитами и клетками эндотелия; ингибирует аденозиндезаминазу), который через А2-рецепторы активирует аденилатциклазу и поэтому обладает антиагрегантными свойствами (рис. 72).
Рис. 72. Механизм антиагрегантного действия дипиридамола.
Дипиридамол расширяет коронарные сосуды за счёт повышения уровня цАМФ в гладкомышечных волокнах сосудов. Применяют дипиридамол для профилактики коронарной недостаточности и ишемических инсультов, а также артериальных тромбозов при перемежающейся хромоте. Назначают внутрь 3–4 раза в день. В диагностических целях (для выявления стабильной стенокардии) вводят внутривенно. За счёт «синдрома обкрадывания» дипиридамол может провоцировать изменения ЭКГ, характерные для стабильной стенокардии. Побочные эффекты дипиридамола: – тошнота; – головокружение, головная боль; – артериальная гипотензия; – приливы; – тахикардия; – аллергические реакции. Противопоказан дипиридамол при стабильной стенокардии (стенокардии напряжения), остром инфаркте миокарда, декомпенсированной сердечной недостаточности, выраженной артериальной гипотензии, геморрагических диатезах. Пентоксифиллин (Pentoxifylline; агапурин, трентал) – ингибитор фосфодиэстераз. Снижает агрегацию тромбоцитов, оказывает миотропное сосудорасширяющее и положительное инотропное действие. Препарат применяют при ишемическом инсульте, нарушениях периферического кровообращения. Назначают внутрь или внутривенно капельно. Абциксимаб(Abciximab; реопро) – препарат химерных моноклональных антител к гликопротеинам IIb/IIIa. Вводят внутривенно капельно при нестабильной стенокардии для профилактики инфаркта миокарда, тромбоза при ангиопластике коронарных сосудов, при ишемическом инсульте. Побочные эффекты: – артериальная гипотензия; –тромбоцитопения; – кровотечения; – тошнота; – боли в спине. Эптифибатид (Eptifibatide; интегрилин) – синтетический пептидный блокатор гликопротеинов Ilb/IIIa. Применяют путём внутривенной инфузии при нестабильной стенокардии, инфаркте миокарда, для профилактики тромбоза при ангиопластике коронарных сосудов. После инфузии быстро исчезает из крови. Антигемофильный фактор VIII (Antihemophilic factor VIII) – препарат фактора свёртывания крови VIII, с недостатком которого связывают гемофилию А. Применяют при гемофилии А; вводят внутривенно. Антигемофильный фактор IX (Factor IX) – препарат фактора свёртывания крови IX, который превращается в фактор IХа и в комбинации с фактором VIII активирует фактор X, способствующий переходу протромбина в тромбин. Применяют препарат при гемофилии В; дозируют в ME, вводят внутривенно. Этамзилат (Etamsylate; дицинон) стимулирует превращение протромбина в тромбин, а также увеличивает образование тромбоцитов. Оказывает ангиопротекторное действие. Назначают этамзилат внутрь, внутримышечно или внутривенно при паренхиматозных и капиллярных кровотечениях (легочных, кишечных), для профилактики послеоперационных кровотечений, при геморрагических диатезах, тромбоцитопении. |
|