|
|
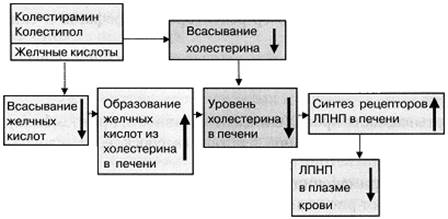
Эти средства применяют при повышенном уровне атерогенных липопротеинов в плазме крови, то есть при гиперлипопротеинемиях.Различают первичные и вторичные гиперлипопротеинемии. Первичные гиперлипопротеинемии связаны с генетическими нарушениями и обычно встречаются у всех членов семьи (семейные гиперлипопротеинемии). Одна из самых тяжёлых форм – семейная моногенная гиперхолестеринемия, связанная с отсутствием гена, ответственного за синтез рецепторов ЛПНП. · Вторичные гиперлипопротеинемии развиваются при ряде заболеваний (сахарный диабет, нефротический синдром, гипотиреоз и др.), а также при постоянном применении некоторых лекарственных веществ (тиазидные диуретики, β-адреноблокаторы). В каждом случае спектр атерогенных липопротеинов различен. В то же время для унификации выделяют следующие типы гиперлипопротеинемий: I – ХМ; IIа – ЛПНП; IIb – ЛПНП + ЛПОНП; III – ЛППП; IV – ЛПОНП; V – ХМ + ЛПОНП. Из средств, снижающих уровень атерогенных липопротеинов, выделяют: статины (ингибиторы 3-гидрокси-3-метилглутарилкоэнзима А редуктазы); секвестранты желчных кислот; средства, нарушающие всасывание холестерина; никотиновую кислоту (ниацин); фибраты (производные фиброевой кислоты). Статины Статины –ловастатин (Lovastatin; мевакор), симвастатин (Simvastatin; зокор), правастатин (Pravastatin; липостат), флувастатин, (Fluvastatin; лескол), аторвастатин (Atorvastatin; липримар), розувастатин (Rosuvastatin) – нарушают начальный этап синтеза холестерина в печени (ингибируют 3-гидрокси-3-метил-глутарил-КоА-редуктазу). Это ведёт к снижению уровня холестерина в печени. Для получения необходимого холестерина гепатоциты синтезируют рецепторы ЛПНП, увеличивается рецептор-зависимый эндоцитоз ЛПНП, уровень ЛПНП в плазме крови снижается. Статины – наиболее эффективные гиполипидемические средства. При систематическом применении могут снижать холестерин ЛПНП на 40 %. При применении статинов умеренно снижаются уровни ЛПОНП и ЛППП и несколько повышается (на 4–10 %) уровень ЛПВП. Помимо благоприятного влияния на уровни липопротеинов статины: - ингибируют адгезию моноцитов к эндотелию; - повышают защитную функцию эндотелия (повышают продукцию NO и вызывают вазо- - дилатацию); - ингибируют генерацию супероксидного аниона и окисление ЛПНП; - ингибируют экспрессию скавенджер-рецепторов макрофагов и снижают аккумуляцию холестерина в макрофагах; - снижают продукцию макрофагами матриксных металлопротеиназ, разрушающих фиброзную капсулу атеросклеротической бляшки; повышают стабильность атеросклеротических бляшек; - снижают свёртываемость крови (снижают активность протромбина); - оказывают противовоспалительное действие (атеросклероз – воспалительное заболевание сосудов). При систематическом применении статины снижают смертность после перенесенного инфаркта миокарда, уменьшают риск инсульта головного мозга. Применяют статины в основном при Па типе гиперлипопротеинемии. Назначают внутрь 1 раз в сутки на ночь, так как ночью активируется синтез холестерина. Побочные эффекты статинов: - головная боль; - тошнота, рвота, боли в животе, диарея; - нарушения функции печени; - кожные высыпания; - миопатия (сопровождается повышением в крови креатинфосфокиназы), проявляется миозитом, болями в мышцах конечностей (миалгии), особенно при напряжении мышц; в редких случаях возможен рабдомиолиз (разрушение мышечных волокон). Статины нельзя комбинировать с фибратами, которые вызывают сходную миопатию. По той же причине не рекомендуют сочетать статины с никотиновой кислотой. Секвестранты желчных кислот Колестирамин (Colestiramine; холестирамин) – анионообменная смола, катионный полимер, который при назначении внутрь связывает (секвестрирует) отрицательно заряженные молекулы желчных кислот в кишечнике и препятствуют их всасыванию. Желчные кислоты образуются в печени из холестерина, выделяются с желчью в двенадцатиперстную кишку, участвуют в эмульгировании липидов, необходимом для их всасывания, а затем 98 % желчных кислот всасываются в кишечнике и вновь поступают в печень. При связывании желчных кислот в кишечнике нарушается их реабсорбция. В качестве реакции на это увеличивается образование желчных кислот в печени из холестерина. Кроме того, из-за связывания желчных кислот нарушается всасывание пищевого холестерина (рис. 66).
Рис. 66. Механизм действия секвестрантов желчных кислот.
Все это ведёт к снижению уровня холестерина в печени. В ответ на это в гепатоцитах синтезируются рецепторы ЛПНП, увеличивается рецептор-зависимый эндоцитоз циркулирующих ЛПНП, уровень ЛПНП в плазме крови снижается. При этом уровни ЛППП и ЛПОНП (предшественники ЛПНП) временно повышаются. Колестирамин применяют при Па типе гиперлипопротеинемии. Назначают внутрь в виде порошка, разведённого в воде или соках, по 4–5 г 2–3 раза в сутки. Не рекомендуют применять этот препарат при IIb, III, IV типах гиперлипопротеинемии (из-за повышения уровней ЛПОНП и ЛППП). С колестирамином по свойствам сходен колестипол (Colestipol). При применении секвестрантов желчных кислот уровень холестерина ЛПНП снижается в среднем на 20 %. Так как механизм их действия имеет сходство с действием статинов, эти лекарственные средства часто комбинируют. При комбинировании секвестрантов желчных кислот и статинов уровень холестерина ЛПНП может снижаться на 60 %. Побочные эффекты секвестрантов желчных кислот: - тошнота, констипация, метеоризм (нарушение всасывания жиров, раздражающее действие желчных кислот); - нарушение всасывания в кишечнике жирорастворимых витаминов (нарушение всасывания витамина K может способствовать кровотечениям); - нарушение всасывания в кишечнике лекарственных средств (дигоксина, варфарина). Другие препараты следует назначать за 1 ч до или через 4 ч после секвестрантов желчных кислот. |
|